 Schutzimpfung eines Kleinkindes
Video: Was hilft gegen Viren? (Aktive und passive Impfung)
Schutzimpfung eines Kleinkindes
Video: Was hilft gegen Viren? (Aktive und passive Impfung)
Eine
Impfung
, auch
Schutzimpfung
,
Vakzination
(alter
Vaccination
) oder
Vakzinierung
(ursprunglich die Infektion mit
Kuhpockenmaterial
; von lateinisch
vacca
?Kuh‘) genannt, ist die Gabe eines
Impfstoffes
mit dem Ziel, vor einer (ubertragbaren) Krankheit zu schutzen.
[1]
Sie dient der Aktivierung des
Immunsystems
gegen spezifische Stoffe. Impfungen wurden als vorbeugende Maßnahme gegen
Infektionskrankheiten
entwickelt. Spater wurden fur
Krebsimmuntherapien
auch
Krebsimpfstoffe
entwickelt.
Eine vorbeugende Impfung gegen eine Infektionskrankheit beruht auf einer spezifischen, aktiven
Immunisierung
gegen den
Krankheitserreger
und wird daher auch als
aktive Impfung
oder
aktive Schutzimpfung
bezeichnet. Ziel der aktiven Impfung ist es, das korpereigene
Immunsystem
zu befahigen, auf eine
Infektion
mit dem Erreger so rasch und wirksam zu reagieren, dass daraus keine oder nur eine abgeschwachte Infektionskrankheit resultiert. Es wird zwischen
Lebendimpfstoffen
und
Totimpfstoffen
unterschieden; zu letzteren gehoren auch
Toxoidimpfstoffe
. Dagegen handelt es sich bei der
passiven Impfung
(auch
Heilimpfung
) um eine lediglich passive Immunisierung durch Gabe von
Antikorpern
.
Es stehen bereits Impfungen gegen eine Vielzahl von
viralen
und
bakteriellen
Infektionskrankheiten zur Verfugung. Weitere Impfstoffe gegen einige bedeutsame Infektionskrankheiten und gegen chronische Infektionen, die
Krebs
begunstigen, sind derzeit (Stand 2012)
in Entwicklung
.
Wirkungsweise und Wirksamkeit
Verabreichung von Impfungen
Je nach Impfstoff und Immunisierungsart (passive oder aktive Immunisierung) werden unterschiedliche Applikationsverfahren angewandt: Aktive Impfungen werden
parenteral
(?unter Umgehung des Magen-Darm-Traktes“) mit einer
Spritze
vorgenommen. Man unterscheidet dabei
intradermale
(?in die Haut“),
subkutane
(?unter die Haut“) oder
intramuskulare
(?in den Muskel“)
Injektionen
. Die intradermale Impfung kann auch mit einer
Lanzette
oder einer
Impfpistole
erfolgen. Fur einige wenige Immunisierungen wurde bzw. wird der Impfstoff
oral
(in den Mund, ?
Schluckimpfung
“) oder
nasal
(in die Nase) verabreicht, versuchsweise auch mit Hautpflaster. Die meisten aktiven Impfungen werden jedoch intramuskular in den Oberarm (
Musculus deltoideus
) verabreicht. Bei Kindern ist auch eine Injektion in den Oberschenkel (
Musculus vastus lateralis
) zulassig; bei kleinen Kindern kommt es nach bestimmten Impfungen zu weniger Lokalreaktionen, wenn diese in den Oberschenkel erfolgen.
[2]
Die Injektion von aktiven Impfstoffen in den mittleren Gesaßmuskel (
Musculus glutaeus medius
) gilt aufgrund geringerer Wirksamkeit und haufigerer Komplikationen laut der
Standigen Impfkommission
(STIKO) als obsolet.
Passive Immunisierungen hingegen werden haufig in den Gesaßmuskel verabreicht.
Die
Pulverinjektion
ist ein in der Entwicklung befindliches Impfverfahren, bei dem der feste Impfstoff mit hoher Geschwindigkeit in die
Epidermis
geschossen wird.
Aktive Impfung
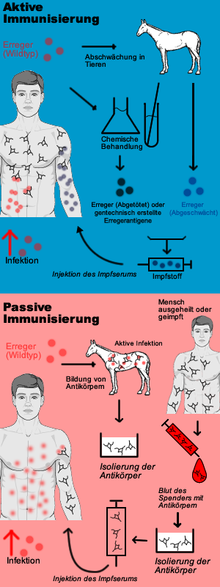 Schema der aktiven/passiven Immunisierung
Schema der aktiven/passiven Immunisierung
Die aktive Schutzimpfung veranlasst den Korper des Geimpften, eigene Schutzstoffe gegen bestimmte Krankheiten herzustellen. Sein
Immunsystem
wird zur Bildung einer erregerspezifischen
Immunkompetenz
angeregt, ohne die Infektionskrankheit selbst durchmachen zu mussen. Hierzu dienen Lebend- oder Totimpfstoffe. Ein Lebendimpfstoff enthalt abgeschwachte, noch vermehrungsfahige Erreger, welche die Krankheit beim immunkompetenten Impfling nicht auslosen. Ein Totimpfstoff enthalt dagegen abgetotete Erreger oder lediglich Bruchstucke des Erregers. Gegen das Coronavirus
SARS-CoV-2
wurden 2020 erstmals
RNA-Impfstoffe
zugelassen.
[3]
Ist der Impfstoff in den Korper eingedrungen, werden die Eiweiße (
Proteine
) und/oder
Zuckermolekule
des
Vakzins
durch im Blut zirkulierende und/oder gewebsstandige immunkompetente
weiße Blutzellen
als (korperfremde) Antigene erkannt. Es folgt die primare
Immunantwort
durch erregerspezifische Pragung immunkompetenter
Lymphozyten
in Form langlebiger
Gedachtniszellen
. Entscheidend fur den Schutz bei einer spateren Infektion ist, dass fur den Korper die Antigene des Impfstoffs denen des Erregers der Infektionskrankheit weitgehend gleichen.
Kommt es zur Infektion, erkennen die Gedachtniszellen am eingedrungenen Erreger die Antigene des fruher erhaltenen Impfstoffes und bewirken, dass sich einerseits Lymphozyten zu kurzlebigen
Plasmazellen
differenzieren, die
Antikorper
produzieren, andererseits zu
T-Lymphozyten
und
NK-Zellen
, welche die zellulare Abwehr darstellen.
[4]
Die Impfung soll also
Immunitat
gegen den Erreger bewirken, sodass im Falle einer Infektion die spezifische und schnelle Immunantwort die Infektionskrankheit verhindert.
Toxoidimpfstoffe, die nur den biologisch inaktiven Bestandteil (Toxoid) des
Toxins
eines Erregers enthalten (z. B. das Tetanus-Toxoid), gehoren ebenfalls zu den Totimpfstoffen. Sie vermindern nicht die Vermehrung der Erreger im Korper. Bei Infektionen, die ubertragbar sind, unterbrechen sie also nicht die Infektionskette, verhindern aber die Infektionskrankheit bei den Geimpften, insoweit bei ihnen die Toxine der Erreger nicht wirksam werden.
Unterschiedliche Lebendimpfstoffe konnen entweder simultan oder im Abstand von mindestens vier Wochen verabreicht werden.
[5]
Fur Totimpfstoffe unter sich oder in Kombination mit Lebendimpfstoffen gibt es keine notwendigen Abstande. Dennoch wird eine parallele Gabe von Tot- und Lebendimpfstoffen bevorzugt.
[6]
Ein tragfahiger Schutz baut sich bei Lebendimpfstoffen nach wenigen Tagen auf.
[7]
Bei Totimpfstoffen mussen wiederholte Immunisierungen erfolgen (Basisschutz), gefolgt von Auffrischungsimpfungen.
Eine Therapieform, die dem Prinzip einer aktiven Immunisierung ahnelt, aber die keine Impfung darstellt, ist die
Hyposensibilisierung
. Sie wird beispielsweise bei
Heuschnupfen
oder Allergien gegen
Hausstaubmilben
und
Insekten
angewendet.
[8]
Passive Impfung
Bei der
passiven Impfung
, auch (
Blut
-)
Serumtherapie
und
Serotherapie
genannt, wird dem Empfanger
Immunserum
injiziert, das in hoher Konzentration Antikorper gegen den Krankheitserreger enthalt. Dadurch stellt das eigene Immunsystem also selbst keine Antikorper her, bleibt also passiv. Hierzu verwendet man heute bevorzugt gentechnologisch aus Zellkulturen hergestellte
monoklonale menschliche Antikorper
bzw. homologe Antikorper oder, soweit solche nicht zur Verfugung stehen, Extrakte aus dem Blut (Rekonvaleszentenserum) von Menschen, die die betreffende Infektionskrankheit (ungewollt) durchgemacht haben, oder aus dem Blut von Tieren bzw. heterologe (artfremde) Antikorper, die gezielt mit dem Erreger infiziert worden waren. Die passive Immunisierung ist also eine Notfallmaßnahme (?Notimpfung“) im Sinne einer
Postexpositionsprophylaxe
. Beispielhaft hierfur sind Verletzungen mit Verschmutzung der Wunde (Verdacht auf eine Infektion mit
Wundstarrkrampf
), Bisse durch oder Schleimhautkontakt mit bestimmten Wildtieren (Verdacht auf
Tollwut
) oder der Kontakt von medizinischem Personal mit Blut von Patienten, die Trager der Erreger von Hepatitis B sind (insbesondere nach
Nadelstichverletzung
). Eine passive Impfung ist indiziert, wenn eine Person in Gefahr steht, eine Infektionskrankheit zu erleiden, weil sie Kontakt mit dem betreffenden Erreger hatte, ohne bereits durch
stille Feiung
oder Impfung hiergegen geschutzt zu sein, oder wenn der Schutz durch das eigene Immunsystem erganzt werden soll.
Der Vorteil von Immunseren ist der schneller einsetzende Schutz: Die Antikorper mussen nicht erst innerhalb von ein bis zwei Wochen gebildet werden, sondern stehen gleich nach der Injektion des Immunserums zur Verfugung. Nachteilig ist, dass der Schutz nur einige Wochen anhalt; danach sind die verabreichten Antikorper vom Empfanger abgebaut, und sein Organismus ist durch eine neuerliche Infektion mit demselben Erreger wieder gefahrdet. Das liegt daran, dass das Immunsystem durch die Gabe von Immunserum nicht stimuliert wird, uber Gedachtniszellen ein eigenes Immungedachtnis hinsichtlich der Erreger auszubilden.
Falls das Immunserum von einem Tier oder Menschen stammt, kommt als weiterer Nachteil hinzu, dass es neben den gewunschten Antikorpern Spuren von
Fremdeiweiß
oder
Polysacchariden
des Spenders enthalten kann. Das Immunsystem des Empfangers setzt dann eine Kaskade immunologischer Reaktionen gegen diese als korperfremde Antigene empfundenen Bestandteile in Gang. Das fuhrt dazu, dass die im Impfserum angereicherten Antikorper schneller ausgeschieden werden und damit kurzer als gewunscht wirksam bleiben. Bei wiederholter Gabe von Fremdserum besonders derselben Tierart kann es außerdem zu einer unerwunschten allergischen Reaktion des Empfangers in Form einer
Serumkrankheit
oder eines
allergischen Schocks
kommen. Daher werden solche Immunseren nach Moglichkeit durch monoklonale Antikorper ersetzt.
Bis circa 1965 gab es beispielsweise keine
menschlichen
Antikorper gegen Tetanus, sodass man auf tierische angewiesen war. Hierbei hatte sich die Reihenfolge
Pferd
,
Rind
,
Hammel
etabliert.
[9]
Eingefuhrt wurde die
passive Immunisierung
1890 von
Emil von Behring
, als er ein Heilverfahren gegen
Diphtherie
entwickelte, bei dem er aus Pferdeblut isolierte Antikorper verwendete. Er erhielt dafur 1901 den erstmals vergebenen
Nobelpreis fur Medizin
. Im Jahr 1904 wurde zur Anwendung bei der
bazillaren Dysenterie
die Serotherapie nach
Rudolf Kraus
und
Robert Doerr
[10]
etabliert.
Eine wichtige und weit verbreitete
naturliche
Form der passiven Immunisierung gegen Infektionskrankheiten ist die
Mutter-Kind-Immunisierung
.
Zu den passiven Immunisierungen, die sich nicht gegen Infektionskrankheiten richten, gehoren die Injektion von Anti-D-Immunserum an Schwangere, falls beim Neugeborenen ein
Morbus haemolyticus neonatorum
droht, und die Injektion von
Antivenin
nach Schlangenbissen.
Simultanimpfung
Wenn ein Patient mit moglicherweise oder bekannt unzureichendem Immunschutz im Verdacht steht, sich mit Erregern einer gefahrlichen Infektionskrankheit infiziert zu haben, wird er neben der aktiven Schutzimpfung eine passive Immunisierung erhalten, um einer lebensbedrohlichen Infektion vorzubeugen. Eine solche gleichzeitige aktive und passive Immunisierung eines Patienten wird als
Simultanimpfung
bezeichnet. Hierbei spritzt man den aktiven und den passiven Impfstoff in moglichst entfernte Korperstellen, damit sich die Antikorper der Heilimpfung und die Antigene der Schutzimpfung nicht sofort wechselseitig neutralisieren.
Mutter-Kind-Immunisierung
Eine vorubergehende Form der passiven Immunisierung stellt die Mutter-Kind-Immunisierung dar, auch
Nestschutz
oder Leihimmunitat genannt. Hierbei geben Schwangere, die nach Infektionen oder Impfungen einen entsprechenden Antikorpertiter entwickelt haben, Antikorper uber die
Placenta
an das Ungeborene weiter. Dieses ist nach der Geburt fur einige Wochen bis Monate in gewissem Umfang geschutzt.
Stillende Mutter versorgen den Saugling mit sekretorischen Antikorpern (
sIgA
), die zwar das Risiko fur Magen-Darm-Erkrankungen senken.
[11]
Sie vermitteln aber nicht einen Schutz gegen impfpraventablen Erkrankungen wie z. B. Masern.
[12]
Der Nestschutz wird aber nicht fur alle Infektionskrankheiten vermittelt. Die allgemein und in Deutschland insbesondere durch die Standige Impfkommission empfohlenen Kinder-Impfungen sollen daher so fruhzeitig erfolgen, dass keine Lucke in der Erreger-Abwehr entsteht.
[13]
Wirksamkeit
Historischer Vergleich jahrlicher Infektionsfalle in den USA vor und nach der Einfuhrung von Impfprogrammen
(Stand 1999)
[14]
| Erkrankung
|
vorher
(Jahr)
|
nachher
(Jahr)
|
| Diphtherie
|
175.885
(1922)
|
1
(1998)
|
| Haemophilus Influenzae B
|
20.000
(1982)
|
54
(1998)
|
| Keuchhusten
|
147.271
(1925)
|
6.279
(1998)
|
| Masern
|
503.282
(1962)
|
89
(1998)
|
| Mumps
|
152.209
(1968)
|
606
(1998)
|
| Pocken
|
48.164
(1904)
|
0
(1998)
|
| Roteln
|
47.745
(1968)
|
345
(1998)
|
Keine Impfung schutzt hundertprozentig vor der jeweiligen Erkrankung. Impfungen senken aber die Erkrankungswahrscheinlichkeit deutlich. Die Schutzwirkung unterscheidet sich je nach Impfung und nach der Starke der Immunantwort. Die
Impfstoffwirksamkeit
wird durch viele Studien dokumentiert und zum Beispiel in Europa von der EMA (
European Medicines Agency
bzw.
Europaische Arzneimittel-Agentur
) werden Impfstoffe nach einer Nutzen/Risiko-Abwagung zugelassen, nachfolgend von nationalen Behorden empfohlen oder verpflichtend gegeben.
[15]
[16]
Die jeweilige Schutzwirkung lasst sich
laborchemisch
mit der Messung der gegen den Erreger oder dessen Bestandteile gebildeten Antikorperkonzentration, den
Antikorpertiter
, abschatzen. Entscheidend ist die Wirksamkeit im Rahmen von
klinischen Studien
, nach Moglichkeit in Form
randomisierter kontrollierter Studien
. Hierbei werden die Studienteilnehmer zufallig in zwei Gruppen eingeteilt. Man vergleicht dabei entweder bestimmte Laborwerte (
Surrogatmarker
, vor allem
Antikorper
) oder die Haufigkeit und Schwere der Infektionskrankheit in der
Studiengruppe
, also bei Menschen oder Tieren, die den zu beurteilenden Impfstoff erhalten haben, mit derjenigen in der
Kontrollgruppe
, also bei Menschen oder Tieren, die keinen oder einen bereits bekannten Impfstoff erhalten haben. Wirksamkeitsnachweise, bei denen Menschen gezielt mit Erregern schwerwiegender Infektionskrankheiten infiziert werden, verbieten sich aus ethischen Grunden, da hierbei Kontrollgruppe und Studiengruppe einem unvertretbaren Risiko ausgesetzt wurden. Die
Zulassung
von Impfstoffen erfolgt in Europa nach den Richtlinien der
Europaischen Arzneimittelagentur
und der entsprechenden staatlichen Behorden. Sie setzt praklinische und klinische Prufungen voraus und verlangt weitere Kontrollen nach Markteinfuhrung. In Deutschland pruft und uberwacht das
Paul-Ehrlich-Institut
die Zulassung von Impfstoffen. Kriterien und Vorgehen sind in anderen entwickelten Staaten wie etwa den USA und Kanada ahnlich.
Es gibt Impfungen, die bisher lediglich den Krankheitsverlauf abmildern und somit nur vor den schlimmsten Komplikationen schutzen. Das ist vor allem dann der Fall, wenn die betreffenden Erreger ihre Eigenschaften durch
Antigenshift
oder
Antigendrift
haufig andern, wie bei den Erregern von Influenza, und wenn die Erreger in zahlreichen Antigen-Subtypen zirkulieren, wie bei den Pneumokokken. Staatliche Stellen bewerten die Impfstoffe hinsichtlich ihres Nutzens und sprechen anschließend eine amtliche Empfehlung aus.
[17]
Die Empfehlungen haben kassen-, haftungs- und arztrechtliche Folgen.
Moderne Impfstoffe gegen Tetanus, Hepatitis, Meningokokken, Pneumokokken und Gebarmutterhalskrebs enthalten als Wirkungsverstarker aluminiumhaltige
Adjuvanzien
wie z. B.
Aluminiumhydroxid
, um die Anzahl der notwendigen Impfzyklen zu senken.
Seit Einfuhrung der Impfungen in den USA sank die
Zahl der jahrlichen Erkrankungen
von Diphtherie, Mumps, Keuchhusten und Tetanus um mehr als 92 %, wahrend die
Zahl der an diesen Krankheiten Verstorbenen
um mindestens 99 % zuruckging. Poliovirus, Masern sowie das Rotelnvirus gelten in den Vereinigten Staaten als ausgerottet, 1980 konnte die Welt von der
Weltgesundheitsorganisation
(WHO) fur pockenfrei erklart werden.
[18]
Umgekehrt starben weltweit nach Schatzung der WHO und der Global Alliance for Vaccines and Immunization (
GAVI
) allein im Jahr 2002 uber zwei Millionen Menschen an Infektionskrankheiten, die durch eine Impfung hatten verhindert werden konnen. Durch Impfprogramme diese Todesursachen zu verringern ist daher ein primares Ziel der WHO. Die Erfolge dieser Impfprogramme belegen die Wirksamkeit des Impfens. Die meisten verfugbaren Impfstoffe sind im Abschnitt
Empfohlene Impfungen
aufgelistet.
Abschwachung der Wirksamkeit durch Wechselwirkung mit Schmerzmitteln
Impfstoffe sind Arzneimittel, und bei gleichzeitigem Einwirken mehrerer Arzneimittel konnen
Arzneimittelwechselwirkungen
auftreten. Sie konnen bestehen in einer Steigerung oder Senkung der Wirksamkeit, im Verstarken oder Vermindern bekannter oder im Auftreten neuer Nebenwirkungen. In letzter Zeit mehren sich die Hinweise, dass bestimmte Medikamente aus der Gruppe der
nichtsteroidalen Antirheumatika (NSAR) bzw. nichtsteroidalen Antiphlogistika
wie Acetylsalicylsaure (Aspirin), aber auch andere
Nichtopioid-Analgetika
wie
Paracetamol
und davon abgeleitete Substanzen die Wirksamkeit von Impfstoffen herabsetzen konnen.
[19]
[20]
[21]
[22]
Das wird darauf zuruckgefuhrt, dass diese Pharmaka ihre fiebersenkende und (bei den NSAR) auch entzundungsmindernde Wirkung dadurch erzielen, dass sie hemmend auf bestimmte
Enzyme
, die
Cyclooxygenasen
(COX), einwirken, weshalb sie auch
Cyclooxygenasehemmer
genannt werden. Die an der
Prostaglandinsynthese
beteiligten COX spielen aber eine wichtige Rolle auch bei der
Immunabwehr
. Das Blockieren des Enzyms hat offenbar die Nebenwirkung, die Produktion schutzender
Antikorper
nach einer Impfung zu verringern, da die terminale Differenzierung der
B-Zellen
zu antikorperproduzierenden
Plasmazellen
beeintrachtigt wird.
[23]
[24]
Daher wird empfohlen, einige Zeit vor und nach der Impfung auf COX-hemmende Medikamente zu verzichten.
[25]
[26]
[27]
Auffrischungsimpfung
Die
Auffrischungsimpfung
, auch als
Auffrischimpfung
,
Wiederholungsimpfung
oder
Revakzination
, auch als
Boosterimpfung
oder nur
Booster
bezeichnet, unterscheidet sich von der
Grundimmunisierung
dadurch, dass einmalig eine geringe Dosis gegeben wird, wodurch binnen etwa einer Woche wieder eine ausreichende
Immunisierung
des Patienten gegen eine bestimmte
Infektionskrankheit
erzielt wird. Nach der Grundimmunisierung sind fur die dauerhafte Immunitat gegen die meisten
Krankheitserreger
Auffrischungsimpfungen nach unterschiedlich langen Abstanden notwendig. Die Abstande zwischen den Auffrischungsimpfungen basieren auf Anwendungsbeobachtungen und hangen sowohl vom Erreger als auch vom Impfstoff ab. Manche Impfungen konnen sogar ohne Auffrischungsimpfung einen lebenslangen Schutz vermitteln.
Beispielsweise konnte bei
Pockenimpfungen
eine Pockenimmunitat noch bis zu 88 Jahre nach der Impfung nachgewiesen werden, die vergleichbar war mit der Immunisierung nach einer uberstandenen Erkrankung.
[28]
Nach Impfungen gegen
Masern
,
Mumps
und
Roteln
fanden sich zum großten Teil 20 Jahre spater ausreichend hohe
Antikorpertiter
.
[29]
Ahnliches gilt fur Impfungen gegen
Hepatitis A
. Andere Impfstoffe, wie beispielsweise der Impfstoff gegen
Keuchhusten
, benotigen nach aktueller Empfehlung alle zehn Jahre eine Auffrischungsimpfung, da der Antikorperspiegel nach 4?12 Jahren nachlasst; eine naturliche erworbene
Immunitat
nach einer Keuchhusten-Erkrankung lasst nach 4?20 Jahren nach.
[30]
Dagegen muss die
Impfung gegen Influenza
mit den bisherigen Impfstoffen jahrlich wiederholt werden.
- Auffrischungsimpfung und zusatzliche Impfstoffdosen fur Grundimmunisierte
Nicht verwechselt werden sollte eine Auffrischungsimpfung mit der Verabreichung zusatzlicher Impfstoffdosen die zum Abschluss einer
Grundimmunisierung
notwendig wurden. Diese Teilimpfungen kommen im Rahmen der Grundimmunisierung z. B. im ?2+1“-Schema oder ?3+1“-Schema zum Tragen. Beim 3+1-Schema finden dreimal im Abstand von vier Wochen die notwendigen Teilimpfungen zur Grundimmunisierung statt. Beim 2+1-Schema betragt der Abstand zwischen den beiden Teilimpfungen zur Grundimmunisierungen acht Wochen. Sechs Monate nach der Grundimmunisierung schließt das ?2+1“-Schema ebenso wie das ?3+1“-Schema regular mit einer Auffrischimpfung ab.
[31]
Bei der
COVID-19-Impfung in Deutschland
wurde das Schema der
Auffrischungsimpfungen
zur COVID-19-Pravention noch wahrend der Pandemie optimiert. Zunachst wurden Impfserien mit den im
EU
/
EWR
dafur
zugelassenen COVID-19-Impfstoffen
[32]
nach dem ?2+1“-Schema verabreicht. Die Auffrischungsimpfung wurde zunachst im Abstand von sechs Monaten nach der
Grundimmunisierung gegen COVID-19
verabreicht.
[33]
Am 21. Dezember 2021 anderte die
Standige Impfkommission beim RKI
(STIKO) ihre COVID-19-Impfempfehlung. Allen gegen COVID-19 grundimmunisierten Personen, denen bisher eine Auffrischungsimpfung mit einem Abstand von sechs Monaten nahegelegt wurde, wird ab 21. Dezember 2021 ein verkurzter Abstand zur Grundimmunisierung von mindestens drei Monaten empfohlen.
[34]
Die US-Behorde
CDC
hat am 3. Januar 2022 Auffrischungsimpfungen gegen COVID-19 fur 12- bis 15-Jahrige zugelassen.
[35]
Nebenwirkungen
Die Nebenwirkungen der heute amtlich empfohlenen Impfungen sind in der Regel so gering, dass sie nicht oder als nicht wesentlich wahrgenommen werden. Unterschieden wird dabei zwischen Impfreaktion und
Impfkomplikation
. Dabei bezeichnet die Impfstoff-
Reaktogenitat
das Ausmaß und die klinische Bedeutsamkeit der zu erwartenden Impfreaktion.
Bei der Bewertung von Reaktionen nach einer Impfung muss stets bedacht werden, dass Impfungen bei gesunden Menschen durchgefuhrt werden und eine anschließende Erkrankung als stark empfunden wird. Die Erwartung schwerer Nebenwirkungen kann zu einer gesteigerten Selbstbeobachtung fuhren (
Nocebo-Effekt
). Als Folge konnen zufallig auftretende Befindlichkeitsstorungen, die normalerweise gar nicht beachtet wurden, plotzlich bewusst wahrgenommen und irrtumlich der Impfung angelastet werden.
Als sogenannte
Impfreaktion
werden kurzzeitig und vorubergehende Lokal- und Allgemeinreaktionen bezeichnet. Diese konnen als temporare, leichtere Nebenwirkungen wie Schmerzen, Spannung und Schwellung an der Injektionsstelle, Abgeschlagenheit oder Kopf- und Gliederschmerzen auftreten.
[36]
In
Doppelblind
-Versuchen ohne Einwirkung von Erregern, bei denen die eine Halfte der Freiwilligen den Impfstoff, die andere Halfte eine Kochsalzlosung oder ein
Aluminiumhydroxid
-haltiges
Adjuvans
injiziert bekommt, berichten
beide
Gruppen bei den meisten amtlich empfohlenen Impfstoffen uber quantitativ und qualitativ ahnliche Nebenwirkungen: z. B. Schwindel, Kopfschmerzen, Schwachegefuhl, Muskelschmerzen.
Gegenuberstellung der Komplikationen von Erkrankung und nach Impfung gegen Masern, Mumps und Roteln (MMR).
[37]
| Symptom/Erkrankung
|
Komplikationsrate
bei Erkrankung
|
Komplikationsrate
nach Impfung
|
|
Masern
|
MMR
|
| Exanthem
|
98 %
|
5 %, abgeschwacht
|
| Fieber
|
98 %, meist hoch
|
3 bis 5 %, sehr selten hoch
|
| Fieberkrampfe
|
7 bis 8 %
|
≤ 1 %
|
| Verminderung der
Thrombozytenzahl
|
1/3000
|
1/30.000 bis 1/50.000
|
| Enzephalitis
|
1/1000 bis 1/10.000
|
0
[38]
|
| Letalitat
|
1/1000 bis 1/20.000
|
0
|
|
Mumps
|
MMR
|
| Entzundung der
Speicheldruse
|
98 %
|
0,5 %
|
| Pankreatitis
|
2 bis 5 %
|
0,5 %
|
Hodenentzundung
bei Jugendlichen
und erwachsenen Mannern
|
20 bis 50 %
|
1/1.000.000
|
| Meningitis
|
~ 15 %
|
1/1.000.000
|
| Taubheit
|
1/20.000
|
0
|
|
Roteln
|
MMR
|
Gelenkbeschwerden
bei Frauen
|
40 bis 70 %, anhaltend
|
1/10.000, meist
kurz und schwach
|
| Enzephalitis
|
1/6000
|
0
|
| Verminderung der Thrombozytenzahl
|
1/3000
|
1/30.000 bis 1/50.000
|
Rotelnembryofetopathie
bei
Infektion in der Schwangerschaft
|
> 60 %
|
0
|
Eine
Impfkomplikation
ist eine uber das ubliche Ausmaß einer Impfreaktion hinausgehende
Komplikation
nach einer Impfung.
Lebendimpfstoffe
konnen in seltenen Fallen zu einem Ausbruch derjenigen Krankheit fuhren, gegen die geimpft wurde. Zum Beispiel treten bei funf Prozent der Geimpften gegen Masern nichtinfektiose sogenannte ?Impfmasern“ auf, die nach 1?3 Tagen wieder abklingen.
[39]
Die Nebenwirkungen der Impfung beinhalten dann die Symptome der Krankheit, beispielsweise leichten Ausschlag oder Fieber; sie verlaufen in der Regel aber leichter als die ?naturliche“ Infektion. In sehr seltenen Fallen kann es zu einem
allergisch
-
anaphylaktischen Schock
als Reaktion auf die Inhaltsstoffe einer Impfdosis kommen.
[40]
Dies wurde in 33 Fallen (haufig mit Vorerkrankungen wie
Atopien
oder
Asthma
) bei 25,2 Millionen verabreichten Impfdosen beobachtet, keiner der Falle verlief todlich.
[40]
Neben dem Wirkstoff selber konnen enthaltene Zusatzstoffe (siehe auch:
Impfstoff#Zusammensetzung
) wie z. B. Aluminiumverbindungen, Quecksilberverbindungen (
Thiomersal
),
Formaldehyd
und
Antibiotika
oder Stoffe aus der Herstellung des Wirkstoffs wie
Huhnereiweiß
eine solche Reaktion auslosen. Uber dieses Risiko, ebenso wie uber das Risiko der Impfung, mussen die Arzte vor der Impfung
ausreichend aufklaren
. Wer impft, muss durch Ubung und geeignete Ausrustung darauf vorbereitet sein, mogliche lebensbedrohliche allergische Reaktionen auf eine Impfung zu behandeln.
Bei Impfstoffen sind keine Langzeit-Nebenwirkungen oder Langzeitschaden (Schaden, die erst nach Jahren auftreten) bekannt.
[41]
Dies liegt daran, dass die Bestandteile einer Impfung im Korper schnell
abgebaut
werden. Infolgedessen werden die meisten Nebenwirkungen hauptsachlich innerhalb von Stunden oder Tagen beobachtet. Mit Langzeitfolgen sind sehr seltene Nebenwirkungen gemeint, die man statistisch erst nach vielen Jahren erfassen kann.
[41]
Seit dem 1. Januar 2001 gilt fur Arzte in Deutschland die im
Infektionsschutzgesetz
(IfSG) verankerte ?Meldeverpflichtung eines Verdachtes einer uber das ubliche Ausmaß einer Impfreaktion hinausgehenden gesundheitlichen Schadigung“ (
Impfschaden
im Sinne des
§ 2
Nr. 11 IfSG).
[42]
Nach
§ 6
Abs. 1, Nr. 3.
IfSG
besteht eine Meldepflicht fur Arzte an das Gesundheitsamt, wenn nach einer Impfung auftretende Symptome, die uber eine Impfreaktion hinausgehen, in einem ursachlichen Zusammenhang mit der Impfung stehen konnten. Dieses Meldesystem ist ein sogenanntes
Spontanerfassungssystem
, um fruhzeitig Risikosignale von Impfnebenwirkungen zu erkennen, die bei der Zulassung nicht erfasst wurden. Bis zum 31. Dezember 2003 wurden in allen Altersgruppen 3328 Falle von moglichen Impffolgen registriert (in drei Jahren, bei etwa 30 Millionen Impfdosen/Jahr). Von diesen Betroffenen trugen vier Prozent einen bleibenden Schaden davon und 1,6 % verstarben (hauptsachlich belegte Koinzidenzen). In der Mehrzahl der dem
Paul-Ehrlich-Institut
(PEI) gemeldeten Verdachtsfalle wurde der
Kausalzusammenhang
zwischen Impfung und Erkrankung als unwahrscheinlich bewertet. In den anderen Fallen war der kausale Zusammenhang mit der Impfung wegen fehlender valider wissenschaftlicher Daten nicht beurteilbar. Ein Zusammenhang zwischen Impfung und Reaktion gilt nur bei 0,2 % aller IfSG-Meldungen als gesichert. In Deutschland besteht ein Anspruch auf Leistungen der Versorgungsamter, wenn eine Gesundheitsstorung
moglicherweise
auf eine offentlich empfohlene Impfung zuruckzufuhren ist. Der Patient braucht jedoch nicht zu beweisen, dass die Impfung ursachlich fur seine Krankheit war.
[43]
Im Vergleich der Zahlen der moglichen Impfreaktionen mit den erfolgten Impfungen im selben Zeitraum ergibt sich ein sehr geringes Risiko, beispielsweise 250 IfSG-Meldungen zu moglichen Reaktionen von etwa sechs bis acht Millionen Impfdosen auf den MMR-Impfstoff im selben Zeitraum.
[44]
Die Rate der Meldungen hangt jedoch trotz der gesetzlichen Meldepflicht von der Motivation und Fahigkeit der Arzte ab. Daher ist die Spontanerfassung allein nicht geeignet, die Haufigkeit von Impfnebenwirkungen abzuschatzen. Hierfur dienen aktiv erfassende
Pharmakovigilanzsysteme
und auf die jeweilige Impfkomplikation ausgerichtete Studien.
Allgemein verfugen Impfungen uber ein exzellentes Sicherheitsprofil.
[45]
?Falsche“ Gegenanzeigen
Haufig unterbleiben indizierte Impfungen (oder werden auf unbestimmte Zeit verschoben und schließlich vergessen), weil bestimmte Umstande irrtumlich als Impfhindernis angesehen werden. Nach Angaben des
Robert Koch-Instituts
[46]
:319?320
sind dies insbesondere:
- banale Infekte, auch wenn sie mit leichtem Fieber einhergehen (bis 38,5 °C),
- Fieberkrampfe in der Patienten-Vorgeschichte,
- Antibiotika-Einnahme,
- Immunschwache (Ausnahme sind bestimmte Lebendimpfstoffe; allgemein gilt jedoch, dass gerade immungeschwachte Personen auf den Impfschutz besonders angewiesen sind) und
- chronische Krankheiten (einschließlich neurologische Erkrankungen), sofern keine spezifischen Kontraindikationen vorliegen.
[47]
Diese Personen sind wegen schwerer Verlaufe und Komplikationen impfpraventabler Krankheiten besonders gefahrdet.
Okonomische Ersparnisse
Das
Kosten-Nutzen-Verhaltnis
von Impfungen wurde anhand von Modellrechnungen ermittelt. So hat eine Berechnung in Osterreich von 2003 ergeben, dass jede Masernschutzimpfung eine volkswirtschaftliche Ersparnis von ca. 600 Euro aufgrund der dadurch vermiedenen Masernerkrankung ergibt.
[48]
Hierbei wurden die Kosten einer Behandlung der mit einer Maserninfektion einhergehenden Nebenwirkungen berucksichtigt.
Der betrachtliche okonomische Nutzen von Impfungen konnte auch fur die Pneumokokkenimpfung durch die Analyse von Silvia Evers und Mitarbeitern der
Universitat Maastrich
2007 gezeigt werden.
[49]
Als obere Schranke galten dabei 50.000 Euro pro
qualitatsgleichem Lebensjahr
(QALY; 1 QALY entspricht einem in volliger Gesundheit verbrachten Lebensjahr). Maßnahmen, die weniger als 50.000 Euro pro QALY kosten, gelten Gesundheitsokonomen als kosteneffizient. Evers’ Analyse erstreckte sich auf zehn europaische Lander. Es ergaben sich Kosten-Nutzen-Verhaltnisse zwischen 9239 (Danemark) und 23.657 Euro pro QALY (Schweden). Deutschland rangiert in diesen Berechnungen mit 17.093 Euro pro QALY im Mittelfeld.
Weitere internationale Studien (z. B. zu Kinderlahmung, Keuchhusten oder Hepatitis B) bezuglich des okonomischen Nutzens ergaben zum Teil betrachtliche Einsparungen durch Impfungen.
[48]
Impfung mit fraktionierter Dosis
Eine Impfung mit einem Bruchteil der Standarddosis
[50]
kann erwogen werden, wenn der Impfstoff nicht in genugender Menge vorhanden ist, um den Bedarf einer Bevolkerung zu decken. Typische Szenarien sind ein limitiertes Gesundheitsbudget in armen Landern oder die Fruhphase einer Pandemie, wenn noch nicht genugend Impfstoff fur alle vorhanden ist. Der Nutzen der Impfung mit fraktionierter Dosis (englisch
fractional dose vaccination
) setzt eine nichtlineare Dosis-Wirkungsbeziehung voraus, d. h. es konnen mit einer Teilimpfung (trotz reduzierter individueller Effektivitat) auf Gesellschaftsebene mehr Krankheitsfalle verhindert werden als mit einer vollen Impfung nur eines Teils der Bevolkerung.
[51]
In randomisierten klinischen Studien wurde die Wirksamkeit dieser Strategie fur Gelbfieber
[50]
und Kinderlahmung
[52]
gezeigt, und Modellrechnungen weisen auf ein relevantes Potential dieser Strategie zur Verkurzung der Covid-19-Pandemie
[53]
und Verminderung der Anzahl Krankheits- und Todesfalle bei dieser Krankheit.
Wirkungsweise auf die Verbreitung von Infektionskrankheiten
Fur den Herdeneffekt notiger Mindestanteil Immunisierter
bei einer Auswahl von durch Impfung verhinderbaren Krankheiten
(mathematisches Modell fur ideale Bedingungen)
[54]
| Krankheit
|
Ubertragungsweg
|
R
0
|
Mindestanteil Immunisierter
|
| Masern
|
Tropfcheninfektion
|
12?18
|
83?94 %
|
| Mumps
|
Tropfcheninfektion
|
4?7
|
75?86 %
|
| Polio
|
fakal-orale Infektion
|
5?7
|
80?86 %
|
| Roteln
|
Tropfcheninfektion
|
5?7
|
80?85 %
|
| Pocken
|
Tropfcheninfektion
|
6?7
|
83?85 %
|
Die
Basisreproduktionszahl
R
0
gibt an, wie viele weitere Personen eine infizierte Person ansteckt,
falls die sie umgebende Population oder Subpopulation weder geimpft noch anderweitig vor Infektionen geschutzt wird.
|
Impfungen wirken auch auf die Verbreitung von Infektionskrankheiten in einer Bevolkerung. Das Spezialgebiet der
mathematischen Modellierung in der Epidemiologie
untersucht das epidemiologische Verhalten von Infektionskrankheiten und kann die Auswirkungen von Impfprogrammen berechnen. Hohe Durchimpfungsraten in einer
Population
konnen unter bestimmten Bedingungen zusatzlich zur
Immunitat
der Geimpften auch eine
Herdenimmunitat
(kollektive Immunitat)
bewirken, die auch dem Schutz von Ungeimpften vor einer Erkrankung dient, weil durch den hohen Anteil Immunisierter die Zirkulation des Erregers innerhalb der Population eingeschrankt wird. Der Herdeneffekt verringert das Risiko einer
Exposition
von Ungeimpften wie
Sauglingen
, alteren Menschen oder
immundefizienten
Patienten
gegenuber Erregern, gegen die sie selbst nicht immun sind.
Wird beim lokalen Ausbruch einer Infektionskrankheit versucht, durch eine rasche Impfaktion noch eine Herdenimmunitat aufzubauen, spricht man auch von einer
Riegelimpfung
.
Nach Einschatzung des
Robert Koch-Instituts
gehoren Impfungen zu den ?wichtigsten und wirksamsten
praventiven Maßnahmen
, die in der Medizin zur Verfugung stehen“.
[55]
So haben umfassende Impfprogramme seit Mitte des 20. Jahrhunderts zur massiven Reduktion verschiedener
Infektionskrankheiten
oder sogar zu deren regionaler oder ? wie im Falle der
Pocken
? globaler Ausrottung gefuhrt.
[56]
[57]
Zudem tragen sie zu einer Reduktion der Sterblichkeit bei Kindern bei, was Untersuchungen in den
Niederlanden
ergeben haben.
[58]
Mithin zahlt die Gesundheitsbehorde der USA, die
Centers for Disease Control and Prevention
(CDC), die Impfung zu den zehn herausragenden Errungenschaften der Medizin und des
offentlichen Gesundheitswesens
.
[59]
[60]
Die Impfung ist damit der bedeutsamste Teil der
Dispositionsprophylaxe
innerhalb des allgemeinen
Infektionsschutzes
.
Noch im zwanzigsten Jahrhundert kam es bis zur
Eradikation
der Pocken 1978 zu weltweit geschatzten 375 Millionen Todesfallen, weitere inzwischen durch Impfung kaum noch auftretende Infektionskrankheiten forderten in den USA im zwanzigsten Jahrhundert noch 39 Millionen Erkrankungen. Es wird geschatzt, dass weiterhin jahrlich 1,5 Millionen Kinder (drei pro Minute) an durch Impfung verhinderbaren Infektionen sterben.
[61]
Impfprogramme
Pocken
 Pocken
Pocken
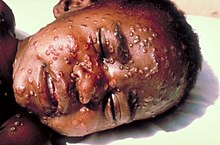
Die
Pocken
, auch Blattern genannt, sind eine gefahrliche Infektionskrankheit. Das Pockenvirus kann direkt von Mensch zu Mensch durch
Tropfcheninfektion
beim Husten ubertragen werden. Symptome sind starkes Fieber, Schuttelfrost und die typischen Blaschen an fast allen Stellen des Korpers, die zu Pockennarben fuhren. In schwereren Fallen konnen
Erblindung
,
Taubheit
,
Lahmungen
oder Hirnschaden auftreten sowie in 30 % der Falle der Tod.
Durch ein konsequentes Impf- und Bekampfungsprogramm der Weltgesundheitsorganisation WHO und anderer Gesundheitsorganisationen wurde erreicht, dass 1980 die Welt von der WHO fur pockenfrei erklart werden konnte. Der weltweit vorletzte Fall wurde im Jahr 1977 in
Merka
(Somalia) bei einem nicht geimpften Koch dokumentiert. Durch die Impfung von uber 50.000 Menschen in seiner Umgebung wurde sichergestellt, dass von dort keine Epidemie mehr entstehen konnte.
[62]
Der letzte Todesfall ereignete sich im Jahre 1978 bei der britischen Fotografin
Janet Parker
.
Die
Pockenimpfung
selbst ist eine nicht ganz komplikationsfreie Impfung mit einem
Lebendimpfstoff
und wird heutzutage nicht mehr durchgefuhrt, da keine unmittelbare Bedrohung mehr besteht. Dennoch sind weitere Pockeninfektionen, z. B. durch Laborunfalle oder
Bioterrorismus
, nicht vollig ausgeschlossen.
Kinderlahmung
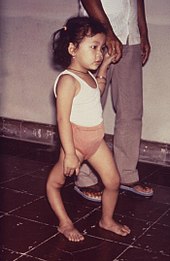 Madchen mit deformiertem rechtem Bein als Folge einer Kinderlahmung
Madchen mit deformiertem rechtem Bein als Folge einer Kinderlahmung
Die
Kinderlahmung
oder Poliomyelitis ist eine durch das Poliovirus ubertragene Infektionskrankheit. Wahrend die meisten Erkrankungen einen unkomplizierten und nahezu symptomfreien Verlauf aufweisen, verlaufen 10?20 % schwerwiegender mit starken Kopfschmerzen, Nackensteifigkeit,
gastrointestinalen
Symptomen und Muskelschmerzen. Bei 0,1 % aller Infektionen werden weiterhin die
Nervenzellen
des
Ruckenmarkes
und/oder des
Gehirns
von dem Virus direkt befallen: dies ist die
paralytische
Poliomyelitis-Form, bei der dauerhafte
Lahmungen
auftreten. Bei den letzten großeren Epidemien in Deutschland 1952/53 wurden immerhin 15.000 paralytische Falle bekannt. Diese Lahmungen fuhren in 1?4 % der Falle zum Tode. Neben diesen akuten Folgen entwickeln bis zu 60 % der Menschen, die fruher wegen akuter Poliomyelitis im Krankenhaus behandelt werden mussten, noch Jahre spater
Post-Poliomyelitis-Symptome
, etwa in Form von starken Ermudungserscheinungen, Muskelkrampfen, Schmerzen.
Osterreich fuhrte 1961 auf gesetzlicher Grundlage eine großangelegte und bundesweite Massenimpfkampagne durch, die es im Westen bis dahin noch nicht gegeben hatte.
[63]
Im Jahr 1962 (in der
DDR
bereits ab 1960) wurde die orale Poliomyelitis-Schutzimpfung in Deutschland wie auch in anderen europaischen Landern eingefuhrt. Bereits 1965, nur vier Jahre nach Beginn der ersten Impfkampagne, hatte sich die Zahl der im Bundesgebiet erfassten Erkrankungen auf weniger als 50 Neuerkrankungen reduziert. Im Vergleich zu den 4.670 gemeldeten Neuerkrankungen im Jahr 1961 war das ein Ruckgang um 99 %. Die letzten beiden einheimischen Erkrankungen durch Polio-Wildviren traten in Deutschland in den Jahren 1986 und 1990 auf, die letzten importierten Falle wurden 1992 erfasst.
Die ?
Schluckimpfung
“ gegen Polio war die Ursache fur eine seltene, aber schwerwiegende Impfkomplikation: Vermehrungsfahige, abgeschwachte Impfviren konnten in das Wildtypvirus ruckmutieren und mit einer Haufigkeit von 1:890.000 bei der Erstimpfung eine
Vakzine-assoziierte Poliomyelitis
(VAPP) verursachen. Da das Poliovirus inzwischen aus Europa weitgehend verschwunden ist, wurde dieses Risiko als nicht mehr akzeptabel erachtet. Deshalb wird seit 1998 gegen Polio ein Totimpfstoff (IPV) ohne dieses Nebenwirkungsrisiko injiziert.
 Durchfuhrung der Schluckimpfung gegen Poliomyelitis in Indien
Durchfuhrung der Schluckimpfung gegen Poliomyelitis in Indien
Im Jahr 1980, nach offizieller Ausrottung der Pocken, setzte sich die WHO die globale Ausrottung der Poliomyelitis als Ziel. Drei der sechs WHO-Regionen werden inzwischen als ?Polio-frei“ bezeichnet (Amerika 1994, Westpazifik 2000, Europa 2002). Durch ausgedehnte Impfprogramme konnte Polio auch weitestgehend in Afrika und Asien zuruckgedrangt werden. Inzwischen gelten nur noch wenige Lander als endemisch fur Polioviren (Nigeria, Pakistan, Afghanistan). Bei nachlassenden Impfbemuhungen in den Nachbarlandern kommt es jedoch immer wieder zu Ausbruchen der Poliomyelitis durch Re-Importe, zuletzt 2006 in Namibia.
[64]
Seit Januar 2014 gilt die Poliomyelitis in Indien als ausgerottet.
[65]
Da die Poliomyelitis noch nicht ausgerottet ist, ist die Gefahr auch fur Europa noch nicht gebannt. So kam es beispielsweise in einem Teil der
Niederlande
in den Jahren 1992/93 ? also mitten im sonst schon Polio-freien Europa ? zu einer regionalen Polio-Epidemie, die innerhalb weniger Wochen trotz der relativ kleinen Bevolkerungszahl Dutzende von lebenslang Gelahmten und einige Tote zur Folge hatte. Ein Teil der Bevolkerung dort verweigert aus religiosen Grunden jede Impfung. Abgesehen davon ist dieser Teil der niederlandischen Bevolkerung genauso gut gebildet, gesundheitlich und mit Nahrung und Wohnungen versorgt usw. wie der Rest des Landes. Die Analyse des Virus ergab, dass der spezielle fur diesen Ausbruch verantwortliche Virusstamm wahrscheinlich nicht von außen importiert worden war, sondern innerhalb der nicht geimpften Population uberlebt hatte.
[66]
Bei Nachlassen der Polio-Durchimpfungsraten konnte die Kinderlahmung somit rasch wieder nach Europa zuruckkehren.
Masern
 Typisches
Exanthem
bei Masern
Typisches
Exanthem
bei Masern
 Abnahme der Zahl der Masernerkrankungen nach Einfuhrung der Impfung (Datensatz USA 1938 bis 2019)
Abnahme der Zahl der Masernerkrankungen nach Einfuhrung der Impfung (Datensatz USA 1938 bis 2019)
Neben der Poliomyelitis hat die WHO auch die globale Eliminierung der
Masern
als Ziel vorgegeben. Derzeit (Stand 2005) ist dies auf den Kontinenten Amerika und Australien sowie in Skandinavien erreicht worden. Seit 1973 wird die Masern-Impfung in Deutschland empfohlen, und heutzutage werden etwa 90 % Durchimpfungsraten bei Schulanfangern erreicht. Die bundesweite
Inzidenz
der Masern im Jahr 2004 betrug deutschlandweit 0,15 pro 100.000 Einwohner (121 gemeldete Masernfalle insgesamt). Sie lag damit erstmals in allen Bundeslandern unter dem Schwellenwert von 1 pro 100.000 Einwohner. Dennoch entstehen immer wieder lokale Ausbruche der Masern, von denen insbesondere ungeimpfte Kinder betroffen sind, beispielsweise Masernepidemien mit schweren Komplikationen und Todesfallen in Hessen, Bayern, Baden-Wurttemberg und Nordrhein-Westfalen in den Jahren 2005 bis 2008.
[67]
Im Jahr 2005 wurden dem
Robert Koch-Institut
780 Masernerkrankungen gemeldet (0,95 Falle pro 100.000 Einwohner), 2006 waren es bis September bereits 2242 (2,72 Falle pro 100.000 Einwohner).
[68]
Diese Ausbruche bleiben dank der hohen Durchimpfung jedoch meist regional begrenzt.
Die Schweiz wurde seit 1999 von drei Masernepidemien betroffen: im Jahr 2003, von Ende 2006 bis Sommer 2009 und im Jahr 2011. Der Ausbruch 2006?2011 war erheblich, insgesamt wurden 4371 Falle gemeldet.
[69]
Eine schlechte Durchimpfungsrate wird fur den starken Ausbruch verantwortlich gemacht.
[70]
Weltweit sind die der WHO gemeldeten Erkrankungen von etwa vier Millionen (Durchimpfung 13 %) im Jahr 1980 auf etwa 500.000 Falle (Durchimpfung 80 %) im Jahr 2003 und 139.300 Falle (Durchimpfung 85 %) im Jahr 2010 gesunken.
[71]
Weitere laufende Impfprogramme
Bei anderen Infektionskrankheiten wie
Diphtherie
,
Tetanus
,
Keuchhusten
und anderen ist zwar eine weltweite Ausrottung nicht erreichbar, aber die in deutschsprachigen und vielen anderen Landern erreichten Erfolge der Schutzimpfung sind sehr eindrucksvoll. Beispielsweise wurde seit 2000 kein Erkrankungsfall der Diphtherie mehr in Deutschland gemeldet. Gegenwartig sind 97 % der Kinder mit vorhandenem
Impfausweis
ausreichend gegen Diphtherie geimpft. Bei den Erwachsenen haben nur noch etwa 30 %
Antikorper
in schutzender Menge, weil ihnen vielfach Auffrischimpfungen fehlen, die in 10-jahrigem Abstand vorgenommen werden sollten. Ungeschutzte Jugendliche und Erwachsene sind daher gegenwartig Nutznießer der hohen
Populationsimmunitat
bei den Kindern. Bei Kontakt zu einem importierten Erkrankungsfall, bei Kontakten zu infizierten Personen aus
Epidemie
- oder
Endemiegebieten
oder bei Reisen in Endemiegebiete sind sie jedoch gefahrdet.
Bei der Bekampfung des
Keuchhustens
(Pertussis) wurden im alten Bundesgebiet und in der DDR unterschiedliche Strategien verfolgt. Von 1974 bis 1991 wurde die Impfung in der BRD aus Furcht vor einzelnen Impfnebenwirkungen nur noch fur Kinder mit individuell hohem Erkrankungsrisiko empfohlen. Dies fuhrte zu einer sehr niedrigen Impfquote (weniger als zehn Prozent) und einer entsprechend hohen Erkrankungsrate bei Sauglingen und Kindern. In der DDR war die Pertussis-Schutzimpfung seit 1964 etabliert, es wurden Impfquoten von rund 90 % erreicht. Der Keuchhusten war bei den Klein- und Schulkindern weitgehend eliminiert, die noch nicht geschutzten Sauglinge profitierten vom Impfschutz ihrer alteren Geschwister. Direkt nach der Wiedervereinigung kam es in den neuen Bundeslandern zu einem deutlichen Ruckgang der Impfquoten und nachfolgend zu einem Wiederanstieg der
Morbiditat
, was sich aufgrund der fortgesetzten Erfassung durch Meldung der Pertussis in den neuen Bundeslandern nachweisen lasst: Es folgte ein Anstieg von 0,2 Erkrankungen pro 100.000 Einwohner im Jahr 1991 auf 20,4 Erkrankungen pro 100.000 Einwohner im Jahr 2000. Weder die Impfung noch die abgelaufene Erkrankung mit Keuchhusten garantieren einen lebenslangen Schutz vor einer neuen Erkrankung. Keuchhusten ist nur fur Kleinkinder gefahrlich, fur alle anderen belastend und langwierig. Zudem fuhrt die Behandlung auch zu einem massiven Antibiotika-Einsatz in den betroffenen Familien mit der Gefahr einer vermehrten
Resistenzentwicklung
in der Bevolkerung. Dies ware bei einer Erhohung der Impfimmunitat vermeidbar (diese liegt bei Kindern derzeit (Stand 2005) bei 87 %). Der Versuch einer weitgehenden Eliminierung dieser Erkrankung wurde regelmaßige Wiederimpfungen sowohl bei Jugendlichen als auch bei Erwachsenen erfordern.
[72]
[73]
Mittlerweile konnte die
Pneumokokkenimpfung
ihre Wirksamkeit auf epidemiologischer Ebene nachweisen. Sie senkte bei den unter Zweijahrigen drastisch die Zahl der Hospitalisierungen durch
Lungenentzundungen
.
[74]
Neue Impfungen und Entwicklungen
Impfstoffe gegen die meisten Arten von
Enteroviren
, gegen
Hepatitis C
,
Tuberkulose
,
Syphilis
,
Gonorrhoe
,
HIV
und durch
Parasiten
wie
Plasmodien
ausgeloste Krankheiten wie insbesondere die
Malaria
stehen bisher nicht zur Verfugung. Mehrere neue Impfstoffe befinden sich aber in der Entwicklung, Zulassung oder bereits Markteinfuhrung:
In Europa und den USA sind seit 2006 zwei Impfstoffe
[75]
gegen
Humane Rotaviren
, die Erreger schwerer Durchfallerkrankungen bei Sauglingen und Kleinkindern, zugelassen. Die
Food and Drug Administration
ließ im Fruhjahr/Sommer 2006 in den USA einen Impfstoff gegen bestimmte
Papillomaviren
zu,
[76]
die neben
Genitalwarzen
auch
Gebarmutterhalskrebs
verursachen. Dieser Impfstoff, der inzwischen in Deutschland zugelassen wurde und in den meisten Landern Europas schon erhaltlich ist, ist somit neben dem gegen das
Hepatitis-B-Virus
ein weiterer, der auch der Pravention gegen bestimmte Krebsarten dient. Im Jahr 2010 wurde in den USA ein therapeutischer Impfstoff zur Behandlung von
Prostatakrebs
zugelassen.
[77]
Auch alte Impfstoffe werden im Zuge eines
Impfstoffdesigns
bestandig weiterentwickelt, um die Reinheit der Produkte zu verbessern, die
Wirkung
und die Ansprechraten zu erhohen. So werden heute viele Impfstoffe nicht mehr durch chemische
Inaktivierung
eines Erregers hergestellt, sondern durch
Gentechnik
lassen sich gezielt bestimmte
immunogene
Teile eines Erregers produzieren. Durch die gezielte
Antigen
-Auswahl wird so das Immunsystem eines Patienten trotz großerer Anzahl an verfugbaren Impfstoffen weniger Antigenen insgesamt ausgesetzt. Auch neue
Applikationsformen
werden entwickelt, beispielsweise soll die nasale Applikation eines neuen Influenza-Impfstoffs den naturlichen Infektionsweg besser imitieren.
[78]
Durch einen
adoptiven Zelltransfer
kann eine Immunisierung
ex vivo
durchgefuhrt werden.
Aussichtsreich sind aber auch neue Impfstoffe, beispielsweise gegen
Helicobacter pylori
, den Haupterreger von
Magen-
und
Zwolffingerdarmgeschwuren
, und gegen das
Herpes-simplex-Virus
, einen Verursacher von
Herpes simplex
. An verschiedenen Impfstoffen gegen die Tropenkrankheit
Malaria
wird geforscht.
[79]
Die Entwicklung von Impfstoffen gegen
HIV
, das
Epstein-Barr-Virus
(Ausloser des
Pfeifferschen Drusenfiebers
), viele
Krebs-Arten
, weitere Durchfallerkrankungen und viele andere Infektionskrankheiten befinden sich noch in einer fruhen klinischen Entwicklungsphase.
[80]
Impfmudigkeit und Gegenmaßnahmen
 Impfaufruf in
Osttimor
: ?Komm, hole Dir die Impfung gegen
COVID-19
. Immunisierung ist wichtig. Sie bringt Schutz fur uns, die Familie und die Gemeinschaft“
Impfaufruf in
Osttimor
: ?Komm, hole Dir die Impfung gegen
COVID-19
. Immunisierung ist wichtig. Sie bringt Schutz fur uns, die Familie und die Gemeinschaft“
Durch die sogenannte ?Impfmudigkeit“, d. h. die Vernachlassigung oder bewusste Ablehnung der empfohlenen Schutzimpfungen, treten manche Infektionskrankheiten wieder vermehrt auf. Sinkt die Durchimpfungsrate unter die kritische Schwelle fur die
Herdenimmunitat
, stellt die Impfmudigkeit zudem eine fur Risikogruppen wie
Sauglinge
,
Alte
und immundefiziente
Patienten
lebensbedrohende Verhaltensweise dar.
Eine Ursache der Impfmudigkeit liegt neben der unten dargestellten
Impfkritik
in der großen Wirksamkeit der Impfungen selbst und dem durchschlagenden Erfolg der staatlichen Impfprogramme begrundet: Zahlreiche Krankheiten, die vor wenigen Generationen noch weit verbreitet und gefurchtet waren, haben ihren Schrecken verloren, da sie heute kaum noch jemand aus eigener Anschauung kennt.
[81]
Infolgedessen bestehen bei Kindern vor allem bei der Mumps-Masern-Roteln- und der Hepatitis-B-Impfung mittlerweile große Impflucken. Termine zur Nachimpfung werden haufiger nicht wahrgenommen, und insbesondere Erwachsene versaumen Auffrischimpfungen gegen Tetanus und Diphtherie. Deshalb kommt es immer wieder zu lokalen Epidemien von Infektionskrankheiten, zum Beispiel in Nordrhein-Westfalen 2006 zu einer Masern-Epidemie mit uber 2000 Erkrankten.
[67]
Epidemiologen beobachten mit wachsender Sorge ein Absinken der Impfquoten in Deutschland und anderen Industrienationen: So lag die Durchimpfungsquote z. B. bei Masern im Jahr 2009 in manchen Fallen schon bei unter 80 Prozent der Bevolkerung, in Deutschland sogar nur um 70 Prozent.
[82]
[83]
Dies liegt weit unter der von der WHO fur die hochansteckenden Masern empfohlenen Durchimpfung von mindestens 95 Prozent der Bevolkerung, die notwendig ware, um Krankheitsausbruche in der Bevolkerung wirksam zu verhindern.
[83]
[84]
[85]
Daher ist es erklartes Ziel der Gesundheitsbehorden, die Grundimmunisierungen und Auffrischimpfungen flachendeckend durchzufuhren, um die Herdenimmunitat der Bevolkerung aufrechtzuerhalten. Als Maßnahmen gegen die Impfmudigkeit gibt es
offentliche Impfempfehlungen
der Gesundheitsamter (
Impfkalender
) und die
Europaische Impfwoche
der
Weltgesundheitsorganisation
(WHO).
Das ?Epidemiologie-Gesetz“ (Gesetz zur Modernisierung der epidemiologischen Uberwachung ubertragbarer Krankheiten) ist im Juli 2017 in Kraft getreten.
[86]
Hierbei mussen bundesweit die Leitungen von Kindertageseinrichtungen Eltern, die an der verpflichtenden Impfberatung fur ihre Kinder nicht teilnehmen, kunftig beim Gesundheitsamt melden. Es ist keine Impfpflicht, sollte aber Impflucken schließen.
[87]
Bereits 2015 hatte das Praventionsgesetz Eltern bundesweit verpflichtet, vor dem ersten Besuch ihres Kindes in einer Kita (oder einem Kindergarten) sich zu den empfohlenen Impfungen beraten zu lassen.
Empfohlene Impfungen
Der
Impfkalender
der standigen Impfkommission, der einen Uberblick uber die in Deutschland empfohlenen Impfungen gibt, sieht wiederholte Impfungen ab dem Sauglingsalter vor: beginnend mit dem 3. Lebensmonat (9. Lebenswoche) bis zum 18. Lebensjahr sollen Kinder gegen verschiedene Krankheitserreger geimpft werden. Fur die betreuenden Arzte besteht die Pflicht, uber Vor- und mogliche Nachteile der Impfung aufzuklaren. Eine Impfung stellt ? wie andere medizinische Behandlungsmaßnahmen auch ? juristisch gesehen eine Korperverletzung dar. Die Korperverletzung ist nur dann nicht rechtswidrig, wenn die Einwilligung des Behandelten oder der Eltern vorliegt oder ein Vormundschaftsgericht die Einwilligung der Eltern ersetzt.
[88]
Die Aufklarung des Behandelten oder der Eltern ist die Grundlage dieser Einwilligung. Die Verantwortung der Eltern bezieht sich dabei in erster Linie darauf, ihr Kind vor schweren Krankheiten zu schutzen, in zweiter jedoch auch auf die Gesellschaft. Seuchenartige Ausbruche von Infektionskrankheiten konnen nur dann wirkungsvoll verhindert werden, wenn ein moglichst hoher Prozentsatz der Bevolkerung geimpft ist. Um dieses Ziel zu erreichen, sind je nach Krankheit und Wirksamkeit des Impfstoffs
Durchimpfungsraten
von etwa 90 % erforderlich.
Naheres zur Berechnung dieser Durchimpfungsraten siehe
Epidemiologie: Reproduktionsrate
,
Mathematische Modellierung der Epidemiologie
.
Eine
Impfpflicht
besteht in Deutschland nicht.
Die Empfehlungen der Standigen Impfkommission sind in Deutschland Grundlage fur die Festlegung der ?offentlich empfohlenen Impfungen“. Letztere werden durch die Gesundheitsbehorden der Bundeslander definitiv festgelegt. Falls durch eine offentlich empfohlene Impfung ein bleibender Schaden entsteht (dann
Impfschaden
genannt ? im Gegensatz zur
Impfreaktion
und
Impfkomplikation
), besteht ein Anspruch auf Entschadigung durch das Versorgungsamt. Seit 1. April 2007 ist der
Kostentrager
fur alle Impfungen, die laut der Kommission empfohlen werden, die
Krankenkasse
. Der Patient braucht hierzu nichts zu zahlen. In der Schweiz erfolgt die Empfehlung durch das Bundesamt fur Gesundheit und die Schweizerische Kommission fur Impffragen. In Osterreich wird der Impfplan vom Obersten Sanitatsrat (Impfausschuss) des Bundesministeriums fur Gesundheit und Frauen herausgegeben.
Die Empfehlungen der STIKO beruhen auf einer wissenschaftlichen Beurteilung der
Risiken
eines Menschen, sich selbst mit einem Krankheitserreger zu infizieren, andere zu infizieren,
hospitalisiert
bzw. Patient auf einer Intensivstation zu werden oder zu versterben. Von diesen Empfehlungen sind rechtsverbindliche Aussagen uber den
Impfstatus
eines Menschen zu unterscheiden. So wurde z. B. wahrend der
COVID-19-Pandemie in Deutschland
nach Beginn der Moglichkeit, Menschen gegen
SARS-CoV-2
zu impfen, zunachst zwischen den drei Statusgruppen der ?vollstandig Geimpften“, der ?Genesenen“ und der ?nicht geimpften Personen“ unterschieden. Diese Unterscheidung ist Grundlage fur
3G-
und
2G-Regeln
. Die Zuordnung zu einer der drei Statusgruppen bestimmt das Ausmaß der Einschrankung von
Freiheitsrechten
, das gruppenspezifisch unterschiedlich ist.
Empfehlungen fur Deutschland, Schweiz und Osterreich
Folgende Impfungen werden im Januar 2023 von der Standigen Impfkommission in Deutschland empfohlen.
[89]
Diese Empfehlungen entsprechen weitestgehend dem Impfplan der Schweiz
[90]
und dem Impfplan von Osterreich.
[91]
| Impfung gegen
|
Empfehlung der STIKO (Auszug)
|
| Affenpocken
(und andere Orthopocken)
|
Erwachsene
MSM
; Personal in Speziallaborien
|
| Cholera
|
Aufenthalte in Infektionsgebieten unter mangelhaften Hygienebedingungen bei aktuellen Ausbruchen
|
| COVID-19
|
Alle Personen ab 12 Jahren (fur Fruhling/Sommer 2023 in der Schweiz nicht mehr empfohlen)
[92]
|
| Diphtherie
|
Standard fur Kinder ab zwei Monaten, Auffrischung fur Erwachsene alle zehn Jahre
|
| FSME
|
Exponierte zu
Zecken
in FSME-Risikogebieten (Anwohner, Forstarbeiter u. a.)
|
| Gebarmutterhalskrebs / HPV
|
Kinder vom 9. bis zum vollendeten 14. Lebensjahr, Nachholimpfungen bis zum Alter von 17 Jahren.
|
| Gelbfieber
|
Bei Reisen in Gelbfieber-Endemiegebieten (tropisches Afrika, Sudamerika), teilweise sogar vorgeschrieben (Ziel- oder Transitlander); gezielten Tatigkeiten mit Exposition zum Gelbfieber-Virus (z. B. Laboratorien)
|
| Haemophilus influenzae
Typ b
|
Standard fur Kinder ab zwei Monaten
Personen mit anatomischer oder funktioneller
Asplenie
|
| Hepatitis A
|
Risikogruppen (z. B. bei Sexualverhalten mit erhohtem Expositionsrisiko)
Gefahrdetes Personal (Gesundheitsdienst, Forschung, Kanalisation u. a.), Reisende in Epidemiegebieten
|
| Hepatitis B
|
Standard fur Kinder ab zwei Monaten
Risikogruppen
Gefahrdetes Personal in Gesundheitsdienst, Reiseindikation
|
| Herpes Zoster
(Gurtelrose)
|
Impfung mit einem Totimpfstoff bei allen Personen ab einem Alter von 60 Jahren und bei allen Personen ab einem Alter von 50 Jahren, infolge einer Grundkrankheit
|
| Influenza
|
Personen ab 60 Jahre
Personen mit geschwachtem Immunsystem
Personen mit chronischen Erkrankungen
Personen mit erhohter Gefahrdung bzw. direktem Kontakt mit Geflugel/Wildvogel
Schwangere ab 2. Trimenon, bei erhohter gesundheitlicher Gefahrdung infolge eines Grundleidens ab 1. Trimenon
|
| Japanische Enzephalitis
|
Bei Reisen in Endemiegebiete (Sudostasien, weite Teile von Indien, Korea, Japan, China, West-Pazifik, Nordaustralien) wahrend der Ubertragungszeit
Gefahrdetes Personal (Forschung)
|
| Masern
|
Nach 1970 geborene Personen ≥ 18 Jahre mit unklarem Impfstatus, ohne Impfung oder mit nur einer Impfstoffdosis in der Kindheit
Standard fur Kinder ab elf Monaten
Sauglinge ab neun Monaten bei bevorstehender Aufnahme bzw. bei Besuch einer Gemeinschaftseinrichtung (z. B. Kita) oder nach Kontakt zu Masernkranken.
Sauglinge von sechs bis acht Monaten in Ausnahmefallen nach individueller Risiko-Nutzen-Abwagung (Off-Label-Use)
|
| Meningokokken
Gruppe A, C, W, Y
|
Personen mit geschwachtem Immunsystem
Schuler/Studenten vor Langzeitaufenthalten in Landern mit Impfempfehlung
Reisende in Lander mit epidemischem Vorkommen, mit Krankheitsausbruchen und Impfempfehlung fur die einheimische Bevolkerung
Pilgerreisende nach Mekka
Gefahrdetes Laborpersonal
|
| Meningokokken Gruppe B
|
Personen mit geschwachtem Immunsystem
Schuler/Studenten vor Langzeitaufenthalten in Landern mit Impfempfehlung
Gefahrdetes Laborpersonal
|
| Mumps
|
Standard fur Kinder ab elf Monaten
|
| Pertussis (Keuchhusten)
|
Standard fur Kinder ab zwei Monaten, Auffrischung mit funf bis sechs Jahren, und zwischen dem 9. und 17. Lebensjahr.
Alle Erwachsenen, vor allem bei moglichem Kontakt zu Neugeborenen und Sauglingen (Paare mit Kinderwunsch, werdende Eltern und Großeltern etc.)
Personal im Gesundheitsdienst
|
| Pneumokokken
|
Standard fur Kinder ab zwei Monaten bis zwei Jahren
Personen uber 60 Jahre
Personen mit geschwachtem Immunsystem und chronischen Erkrankungen
Berufliche Tatigkeiten wie Schweißen und Trennen von Metallen
|
| Poliomyelitis
|
Standard fur Kinder ab zwei Monaten/u. U. Auffrischung
Personal mit Kontakt zu Erkrankten / Reiseindikation
|
| Roteln
|
Standard fur Kinder ab elf Monaten
|
| Rotavirus
|
Schluckimpfung ab der sechsten Lebenswoche, je nach Impfstoff zwei- oder dreimal im Abstand von vier Wochen
|
| Tetanus
|
Standard fur Kinder ab zwei Monaten, Auffrischung fur Erwachsene alle zehn Jahre und ggf. im Verletzungsfall
|
| Tollwut
|
Personen mit Umgang mit Tieren in Gebieten mit Wildtiertollwut
(Tierarzte, Jager, Forstpersonal u. a.)
|
| Typhus
|
Bei Reisen in Endemiegebiete mit Aufenthalt unter schlechten hygienischen Bedingungen
|
| Windpocken
|
Standard fur Kinder ab elf Monaten
Seronegative Personen bei Indikation (Organtransplantation, Kinderwunsch bei Frauen u. a.)
Seronegatives Personal im Gesundheitswesen
|
Schwangerschaft und Stillzeit
Nach aktuellen Empfehlungen des in Deutschland dafur zustandigen Robert Koch-Instituts sind Impfungen
mit Lebendimpfstoffen
ab drei Monaten vor einer und wahrend der gesamten Schwangerschaft
kontraindiziert
. Dagegen konnen fallige Impfungen
mit Totimpfstoffen
den werdenden Muttern
im zweiten und dritten Drittel
der Schwangerschaft bedenkenlos verabreicht werden;
im ersten Drittel
sollten zum Ausschluss jeglichen Risikos fur das Kind dagegen nur diejenigen Totstoff-Impfungen vorgenommen werden, die individuell dringend
indiziert
sind. In der anschließenden
Stillzeit
sind Impfungen generell ohne Beschrankungen moglich.
[93]
Autoimmunerkrankungen und immunsuppressive Therapien
Die
Standige Impfkommission (STIKO)
am
Robert Koch-Institut (RKI)
klassifiziert Menschen mit
Immunschwache
als
Risikogruppe
fur verschiedene
opportunistische Infektionskrankheiten
.
[89]
[94]
Unter diese Patientengruppe fallen neben Personen mit
Autoimmunkrankheiten
(und chronisch-entzundlichen Erkrankungen wie zum Beispiel
Morbus Crohn
) auch Patienten, deren korpereigene Abwehrmechanismen durch
immunmodulatorische
oder
immunsuppressive
Therapien geschwacht sind.
[95]
Patienten mit Immunschwache erkranken durchschnittlich haufiger an impfpraventablen Infektionen und leiden zudem ofter an schweren Verlaufen als immungesunde Personen.
[89]
[95]
Zusatzlich konnen Infektionserkrankungen bei Patienten mit Immundefekt erneute Schube der Grunderkrankung auslosen. Dagegen stehen Schutzimpfungen selbst nicht in Verdacht, neue Autoimmunkrankheiten zu verursachen oder eine bestehende zu verschlechtern.
[95]
Gemeinsam mit Vertretern verschiedener medizinischer Fachgesellschaften hat die STIKO daher Anwendungshinweise zu bestimmten
Indikationsimpfungen
fur Personen mit Immundefizienz bzw. Immunsuppression formuliert:
[94]
[95]
Diese umfassen insbesondere
Totimpfstoffe
, die als sicher fur Patienten mit Immundefekt gelten, beispielsweise gegen
Influenza
,
Herpes Zoster
,
Pneumokokken
und
Meningokokken
der
Serogruppen
A, C, W, Y und B.
[96]
[95]
Die Gabe von
Lebendimpfstoffen
, etwa gegen
Mumps-Masern-Roteln
,
Varizellen
oder
Rotaviren
, kann dagegen wahrend einer laufenden immunsuppressiven Therapie mit Komplikationen einhergehen. Deshalb ist sie haufig kontraindiziert und stets von arztlichen Einzelfallentscheidungen abhangig.
[95]
Es wird empfohlen, die Impfungen bis spatestens vier Wochen vor Therapiebeginn zu geben.
[96]
[95]
Als weitere Infektionspravention gilt außerdem der vollstandige Impfschutz direkter Kontaktpersonen.
[89]
[95]
Kombinationsimpfungen
Kombinationsimpfstoffe sind Impfstoffe, die unterschiedliche Komponenten gegen verschiedene Infektionskrankheiten in sich vereinigen und somit Schutz gegen diese Krankheiten mit einer Impfung gewahrleisten konnen. Empfohlen werden Kombinationsimpfungen mit diesen Impfstoffen, weil sie die Handhabung vereinfachen, die Zahl der Injektionen sowie der Impftermine verringern und somit die Kosten senken sowie die Durchimpfungsrate der Bevolkerung verbessern. Die geringere Anzahl der Injektionen ist insbesondere fur den Patienten, gerade bei Kindern, angenehmer. Nahere Informationen zu den einzelnen Mehrfachimpfstoffen konnen den jeweiligen Artikeln zu diesen Impfstoffen entnommen werden.
Der
MMR-Impfstoff
ist eine Kombinationslebendimpfung gegen Masern, Mumps und Roteln. Seit 2006 ist auch ein
MMRV-Impfstoff
in Deutschland zugelassen, mit einer zusatzlichen Komponente gegen Varizellen (Windpocken).
[97]
Die standige Impfkommission am Robert Koch-Institut empfiehlt im September 2011, dass fur die erste Impfung gegen Masern, Mumps, Roteln und Varizellen zunachst die getrennte Gabe der kombinierten Masern-Mumps-Roteln-Impfung einerseits und einer Varizellen-Impfung andererseits bevorzugt werden sollte und die zweite Impfung dann mit dem MMRV-Kombinationsimpfstoff erfolgen kann.
[98]
Im Oktober 2000 wurden erstmals auch
hexavalente Impfstoffe
in der Europaischen Union zugelassen, die gegen sechs Infektionskrankheiten schutzen sollen:
Kinderlahmung
,
Diphtherie
,
Tetanus
,
Keuchhusten
,
Haemophilus influenzae
Typ b-Infektionen sowie
Hepatitis B
. Als Alternative bietet sich fur Sauglinge die Funffachimpfung mit gesonderter Immunisierung gegen Hepatitis B an. Dies bedeutet aber jeweils eine zusatzliche Injektion. Eine Infektion mit Hepatitis B ist bei Sauglingen zwar sehr selten, jedoch sind die Folgen schwerwiegend, sodass die Sechsfach-Impfung in Deutschland empfohlen wird und sich inzwischen durchsetzt.
Als weitere Kombinationen kennt man u. a.
DTP-Impfstoffe
gegen Diphtherie, Tetanus und Pertussis (Keuchhusten), DTP-IPV-Impfstoffe gegen Diphtherie, Tetanus, Pertussis (Keuchhusten) und
Poliomyelitis
(Kinderlahmung) sowie einen Kombinationsimpfstoff gegen Hepatitis A und B.
Eine Gefahr des ?Uberimpfens“, also zusatzliche Impfungen bei bereits bestehenden Impfschutz, besteht nicht.
[99]
Nach sehr haufigen Impfungen mit Tetanus- und/oder Diphtherietoxoid wurden zwar in Ausnahmefallen lokale Nebenwirkungen wie eine ausgepragte Unvertraglichkeitsreaktion mit schmerzhafter Schwellung und Rotung der betroffenen Extremitat (sogenanntes
Arthus-Reaktion
) beobachtet.
[99]
Insgesamt uberwiegen aber die Vorteile eines zuverlassigen Impfschutzes fur Personen ohne Impfdokumentation.
[100]
Daher kann bei Personen mit unklarem Impfstatus auch die Gabe von Kombinationsimpfstoffen verwendet werden, wenn nicht alle enthaltenen Antigene/Impfstoffkomponenten erforderlich sind.
[99]
Impfpflicht
Ist eine Impfung gesetzlich vorgeschrieben, bezeichnet man dies als Impfpflicht. In der Bundesrepublik Deutschland bestand sie z. B. in den 1980er-Jahren gegen die
Pocken
fur einzelne Personengruppen, in der DDR bestand eine umfassende Impfpflicht fur die Gesamtbevolkerung.
Derzeit (Stand 2009) besteht in der Mehrzahl der Staaten der
EU
eine Impfpflicht fur Menschen. In Deutschland besteht seit 2001 die Moglichkeit, die Impfpflicht jederzeit uber eine einfache Rechtsverordnung anzuwenden und so die Bevolkerung zu schutzen. Dies wird im
Infektionsschutzgesetz
(IfSG) mit dem folgenden Wortlaut geregelt: ?§ 20 (6) Das Bundesministerium fur Gesundheit wird ermachtigt, durch Rechtsverordnung mit Zustimmung des Bundesrates anzuordnen, dass bedrohte Teile der Bevolkerung an Schutzimpfungen oder anderen Maßnahmen der spezifischen Prophylaxe teilzunehmen haben, wenn eine ubertragbare Krankheit mit klinisch schweren Verlaufsformen auftritt und mit ihrer epidemischen Verbreitung zu rechnen ist. Das Grundrecht der korperlichen Unversehrtheit (Artikel 2 Abs. 2 Satz 1 Grundgesetz) kann insoweit eingeschrankt werden. […]“. In der Schweiz sieht Artikel 23 Absatz 2 des Epidemiengesetzes
[101]
eine ahnliche Moglichkeit fur Kantone vor,
obligatorische Impfungen
einzufuhren.
Fur
Masern
besteht seit Marz 2020 eine eingeschrankte Impfpflicht in Deutschland. Laut dem
Masernschutzgesetz
mussen alle nach 1970 geborenen Personen, die in einer Gemeinschaftseinrichtung betreut werden, einen Masernschutz nachweisen. Dies gilt auch fur Personen, die bereits vier Wochen in einem Kinderheim betreut werden oder in einer Unterkunft fur Gefluchtete untergebracht sind. Personen, die in Gesundheitseinrichtungen wie Krankenhausern und Arztpraxen oder in Gemeinschaftseinrichtungen oder Gemeinschaftsunterkunften tatig sind, mussen ebenso den Masernschutz nachweisen.
[102]
Bei Tierimpfungen existieren europaweit ahnliche Regelungen, beispielsweise besteht beim grenzuberschreitenden Verkehr fur Hunde, Katzen und Frettchen Impfpflicht gegen
Tollwut
. In Deutschland ist die Impfpflicht im
Tierseuchengesetz
(TierSG) geregelt, auf dessen Grundlage gilt derzeit (Stand 2019) eine Impfpflicht fur Rinder, Schafe und Ziegen gegen die
Blauzungenkrankheit
.
[103]
Impfgegner
 Karikatur zu Impfgegnern, die befurchteten, durch die Pockenimpfung zu Kuhen zu werden (1802)
Karikatur zu Impfgegnern, die befurchteten, durch die Pockenimpfung zu Kuhen zu werden (1802)
Menschen, die das Impfen generell ablehnen, werden
Impfgegner
genannt. Impfgegner sind entweder religios motiviert oder haben Angst vor angeblichen oder moglichen
Impfschaden
(siehe dazu auch
Pharmakovigilanz
). Einige Impfgegner vermuten hinter Impfungen eine
Verschworung
, andere leugnen gar die Existenz oder Pathogenitat von
Viren
.
[104]
Die von Impfgegnern teilweise
dogmatisch
vorgebrachten Behauptungen sind allesamt wissenschaftlich widerlegt, das Phanomen gilt als verbreitete
Verschworungstheorie
[105]
[37]
[106]
sowie als Form der
Wissenschaftsleugnung
.
[107]
Die
Weltgesundheitsorganisation
zahlt Impfgegner zu den weltweit zehn großten Gefahren fur die Gesundheit der Menschheit.
Geschichte
Chronologie zur Impfung
Eine der weitverbreiteten Infektionskrankheiten waren die
Pocken
, an denen etwa 30 % der Erkrankten starben.
[108]
Uberlebende waren haufig durch Narben entstellt. Fruh erkannte man jedoch, dass das einmalige Durchstehen der Pockenkrankheit gegen weitere Ansteckungen durch die Pocken
immun
machte. Daher waren die Pocken die erste Krankheit, bei der versucht wurde, Individuen durch absichtliche
Infektion
zu immunisieren. Chinesische Arzte wahlten zur Gewinnung des Impfstoffs Personen mit leichtem Krankheitsverlauf aus und sammelten Krustenstucke der Pocken dieser Infizierten. Die Stucke wurden zu einem Pulver zermahlen und in die Nase der zu impfenden Person eingefuhrt. Die erste gesicherte schriftliche Quelle zu diesem Verfahren ist ein Traktat des Arztes Zhang Lu aus dem Jahr 1695.
[109]
Lady
Mary Wortley Montagu
berichtete 1718, dass die Turken sich in ahnlicher Weise den Korperflussigkeiten von leicht Infizierten aussetzten, und wendete diese Methode bei ihren eigenen Kindern an.
 Edward Jenner gilt als Vater der aktiven Immunisierung
Edward Jenner gilt als Vater der aktiven Immunisierung
 Preußischer Impfschein aus dem
Reichsland Elsaß-Lothringen
aus dem Jahre 1884
Preußischer Impfschein aus dem
Reichsland Elsaß-Lothringen
aus dem Jahre 1884
Die
Pockenepidemie in Boston 1721
war das erste Auftreten einer Virusepidemie in
Nordamerika
, bei der eine Impfung zur Eindammung der Krankheit eingesetzt wurde. Zum damaligen Zeitpunkt war noch nicht bekannt, dass bei der Verabreichung von abgeschwachten Pockenviren eine
Immunantwort
ausgelost wird, in der Regel jedoch keine Erkrankung. Es kam im Zuge der Epidemie zu einer heftig gefuhrten Kontroverse um die
Variolation
, in deren Mittelpunkt als Befurworter der puritanische Prediger
Cotton Mather
und als sein Gegenspieler der Arzt
William Douglass
standen.
[110]
Cotton Mather erlangte das Wissen uber die Variolation laut eigener Aussage 5 Jahre vor Ausbruch der Epidemie von einem von ihm versklavten Afrikaner, der nur als Onesimus bekannt ist. Onesimus erzahlte ihm, er habe sich in Afrika, wie in seinem in seinem
Volk
ublich, einer "Operation" unterzogen, die gegen die Pocken immun mache. Nach Ausbruch der Epidemie wandten Mather und der Arzt Zabdiel Boylston das von Onesimus beschriebene Verfahren bei Freiwilligen an. Aufgrund der Verwerfungen von
Sklaverei
und
Kolonialismus
ist uber das alte westafrikanische Wissen zur Innokulation wenig weiteres bekannt.
[111]
[112]
Das Uberstehen der
Kuhpocken
(eine beim Menschen leicht verlaufende Rinderkrankheit, genannt auch
Melkerknoten
) machte gegen weitere Ansteckungen durch die Pocken immun. Nachdem schon sechs Personen Menschen mit Kuhpockenlymphe immunisiert hatten (unter anderem Sevel, Jensen,
Benjamin Jesty
1774, Rendall,
Peter Plett
1791),
[113]
experimentierte auch der englische Arzt
Edward Jenner
(1749?1823) mit diesem Wissen und infizierte im Jahr 1796 einen Jungen mit den Kuhpocken. Der Junge erwies sich spater als immun gegen gewohnliche Pocken. Da der Impfstoff von Kuhen stammte, nannte Jenner seinen Impfstoff
Vaccine
(von
lat.
vacca
?Kuh“) und die Technik der kunstlichen Immunisierung ?Vaccination“ (von lat.
vaccinus
?von Kuhen stammend“). Ein Pionier der Schutzimpfung in Deutschland war der aus
Hannover
stammende Arzt und Hofmedikus
Georg Friedrich Ballhorn
(1770?1805), der Jenners Publikation von 1798 bereits 1799 ins Deutsche
[114]
ubersetzte, ab dem Fruhjahr 1799 selbst Forschungen dazu anstellte und ab Januar 1800 erste Gegenimpfversuche unternahm.
[115]
[116]
Der Arzt
Jean de Carro
hatte als erster 1799 die Impfung auf dem europaischen Kontinent durchgefuhrt.
[117]
Diese erste
moderne
Art der Impfung gegen die Menschenpocken wurde rasch in Europa aufgegriffen. Der deutsche Arzt
Theodor Christian Eulner
, der als Arzt in
Gronland
arbeitete, versuchte 1800 mit Impfungen die Pockenepidemie in Gronland zu beenden.
[118]
Seit etwa 1810 wurde die Vaccination zur Pflicht.
[119]
Die Ursache der Infektionskrankheiten war jedoch nach wie vor unbekannt.
Dies anderte sich gegen Ende des 19. Jahrhunderts.
Louis Pasteur
formulierte 1864 die Keimtheorie,
Robert Koch
erbrachte 1876 den Nachweis der Krankheitserreger von
Milzbrand
(
Bacillus anthracis
) und 1881 den Nachweis des
Tuberkulose
-Bakteriums (
Mycobacterium tuberculosis
). Diese Entdeckung gilt als der endgultige Beweis der Existenz bakterieller Krankheitserreger. Schuler von Koch und Pasteur bauten das Konzept weiter aus. Pasteur entwickelte 1881 gemeinsam mit
Emile Roux
Impfstoffe gegen Milzbrand und 1885 gegen die
Tollwut
.
Paul Ehrlich
,
Emil von Behring
und
Shibasaburo Kitasato
nutzten 1890 das Wissen zur passiven Immunisierung gegen
Diphtherie
und
Wundstarrkrampf
.
Mit der Standardisierung von Impfstoffen begannen ab dem Ende des 19. Jahrhunderts die ersten nationalen Impfprogramme. Den Anfang machten Schutzimpfungen gegen
Pocken
, die u. a. in England (1867) und im Deutschen Reich (1874) per Gesetz als Pflichtimpfungen eingefuhrt wurden. Wahrend in England die Impfpflicht bereits 1898 und 1907 wieder gelockert wurde, hielt man an ihr im Deutschen Reich fest.
[120]
Allerdings kam es durch Verunreinigungen in den fruhen Impfstoffen auch zu Unfallen wie dem
Lubecker Impfungluck
im Jahr 1930, bei dem 77 Kinder infolge eines kontaminierten Impfstoffes starben, was in der deutschen Offentlichkeit und unter Gesundheits-Experten fur eine Diskussion um staatliche Impfprogramme sorgte. Der diesem Fall folgende
Calmette-Prozess
bildet in Deutschland den Anfang des modernen
Medizinrechts
.
Seit Mitte des 20. Jahrhunderts wurden systematisch zahlreiche weitere Impfstoffe gegen Infektionskrankheiten entwickelt, beispielsweise von
Jonas Salk
und
Albert Sabin
gegen die Kinderlahmung sowie ein Impfstoff gegen
Gelbfieber
durch
Max Theiler
. Wahrend des Kalten Krieges kam es zum Teil zu einem ?Wettlauf um die bessere Immunisierung“
[121]
zwischen den beiden Blocken. Vor allem die DDR versuchte in Propagandaaktionen auf die Uberlegenheit des ostdeutschen Gesundheitswesens hinzuweisen und dem Westen dessen ?Impflucken“ vorzuhalten. Seit 1967 werden unter der Schirmherrschaft der Weltgesundheitsorganisation (
WHO
) weltweite Impfprogramme aufgelegt. In den folgenden Abschnitten sind einige Beispiele dazu aufgefuhrt.
Chronologie der Entwicklung und Einfuhrung von Impfstoffen
| Infektionskrankheit
|
Ausloser
|
Impfstoff
|
Einfuhrung
|
Anmerkungen
|
| Pocken
|
Variola
-Virus
|
Pockenimpfstoff
|
1796
|
erster Großversuch bereits 1714 in
Konstantinopel
(via
Variolation
).
[122]
Ab 1798 in internationalen Impfkampagnen angewendet.
[123]
|
| Tollwut
|
Rabiesvirus
|
Tollwutimpfstoff
|
1885
|
|
| Typhus
|
Salmonella-Typhi-Bakterien
|
Typhusimpfstoff
|
1896
|
|
| Cholera
|
Vibrio-Cholerae-Bakterien
|
Choleraimpfstoff
|
1896
|
|
| Pest
|
Yersinia pestis
|
Pestimpfstoff
|
1897
[123]
|
|
| Diphtherie
|
Corynebacterium-Diphtheriae
-Bakterien
|
Diphtherieimpfstoff
|
1923
|
passive Immunisierung ab 1890 mit dem
Diphtherie-Antitoxin
|
| Keuchhusten
|
Bordetella-Pertussis
-Bakterien
|
Pertussisimpfstoff
|
1926
|
|
| Tuberkulose
|
Mykobakterienarten
|
Tuberkuloseimpfstoff
|
1927
|
Impferfolg mit
BCG
unsicher, seit 1998 nicht mehr empfohlen
|
| Tetanus
|
Clostridium-Tetani
-Bakterien
|
Tetanusimpfstoff
|
1927
|
|
| Grippe
|
Influenzavirus
|
Influenzaimpfstoff
|
1936
|
|
| Gelbfieber
|
Gelbfieber-Virus
|
Gelbfieberimpfstoff
|
1937
|
|
| Fleckfieber
|
Rickettsien
|
Fleckfieberimpfstoff
|
1938
[123]
|
|
| Kinderlahmung
|
Poliovirus
|
Polioimpfstoff
|
1955/1960
|
breite Anwendung in DDR ab 1960, BRD ab 1962, IPV seit 1998
|
| Mumps
|
Mumpsvirus
|
Mumpsimpfstoff
|
1967
|
|
| Masern
|
Masernvirus
|
Masernimpfstoff
|
1968
|
|
| Roteln
|
Rotelnvirus
|
Rotelnimpfstoff
|
1969
|
|
| FSME
|
FSME-Virus
|
FSME-Impfstoff
|
1973
|
|
| Windpocken
|
Varizella-Zoster-Virus
|
Varizellaimpfstoff
|
1974
|
seit 2004 allgemeine Kinderimpfung in D empfohlen
|
| Lungenentzundung
|
Pneumokokken
-Bakterien
|
Pneumokokkenimpfstoff
|
1977/2000
|
seit 2006 allgemeine Kinderimpfung in D empfohlen
|
| Hepatitis B
|
Hepatitis-B-Virus
|
Hepatitis-B-Impfstoff
|
1981
|
seit 1995 allgemeine Kinderimpfung in D empfohlen
|
| Meningitis
|
Meningokokken
-Bakterien Gruppe C
|
Meningokokkenimpfstoff Men C
|
2001
|
seit 2006 allgemeine Kinderimpfung in D empfohlen
|
| Meningokokken
-Bakterien Gruppen A, C, W, Y
|
Meningokokkenimpfstoff MenACWY
|
2010/2012
|
seit 2010 als Indikationsimpfung empfohlen
|
| Meningokokken
-Bakterien Gruppe B
|
Meningokokkenimpfstoff MenB
|
2013/2017
|
seit 2015 als Indikationsimpfung empfohlen
|
| Haemophilus Influenzae
Typ b
|
Haemophilus-Influenzae
-Bakterien
|
Haemophilusimpfstoff
|
1985
|
seit 1990 allgemeine Kinderimpfung in D empfohlen
|
| Hepatitis A
|
Hepatitis-A-Virus
|
Hepatitis-A-Impfstoff
|
1992
|
|
| Schwerer Durchfall
|
Rotavirus
|
Rotavirusimpfstoff
|
1998/2005
|
fur Kinder unter 6 Monaten
|
| Gebarmutterhalskrebs
|
Humane Papillomviren
|
HPV-Impfstoff
|
2006
|
auch Krebsvorstufen und
Condylomata acuminata
im Anogenitalbereich (?Feigwarzen“)
|
| Japanische Enzephalitis
|
Japanische Enzephalitis
|
Japanische-Enzephalitis-Impfstoff
|
2009 (in Europa)
|
Vorher anderer Impfstoff in Asien erhaltlich, in den USA wurde dieser 1992 eingefuhrt
|
| COVID-19
|
SARS-CoV-2
|
COVID-19-Impfstoff
|
2020/21
|
durch EMA bedingt zugelassen
|
Impfungen fur Tiere
 Schluckimpfung von Huhnern (Afghanistan)
Schluckimpfung von Huhnern (Afghanistan)
Auch viele
Haustiere
konnen und sollten nach herrschender Meinung geimpft werden. Die empfohlenen Impfungen werden vom Tierarzt verabreicht und ebenso wie beim Menschen in einem
Impfpass
dokumentiert. In Deutschland erarbeitet die
Standige Impfkommission Veterinarmedizin
(StIKo Vet.) im
Bundesverband praktizierender Tierarzte
Impfempfehlungen fur die Deutsche Kleintierpraxis
.
[124]
Im Gegensatz zu den Impfungen beim Menschen werden die meisten Impfungen bei Tieren unter die Haut (
subkutan
) ? meist im Bereich der Flanken oder im Nackenbereich ? verabreicht. 2011 wurde in Deutschland ein Umsatz von 191 Millionen Euro mit Tierimpfstoffen erzielt, je etwa zur Halfte bei Nutz- und Heimtieren.
[125]
Die Impfung gegen Tollwut und der Nachweis im neuen
EU-Heimtierausweis
sind gesetzlich in praktisch allen europaischen Staaten fur die Einreise von Hunden, Katzen und Frettchen erforderlich. Sie muss nach Vorschrift des Impfstoffherstellers wiederholt werden (ein bis drei Jahre) und die letzte muss fur die meisten Staaten mindestens 30 Tage zuruckliegen. Nach Anderung der deutschen Tollwutimpfverordnung ist seit 2006 eine jahrliche Auffrischung nicht mehr vorgeschrieben, wenn der Hersteller eine langere Frist angibt.
Auch
Nutztiere
wie Schweine, Rinder oder Schafe konnen gegen diverse Krankheiten geimpft werden. Dies fuhrt laut Hersteller der Impfstoffe in der Folge zu einer verbesserten Mastleistung bzw. hoherem Milchertrag und senkt gleichzeitig den Einsatz von
Antibiotika
.
Fur bestimmte
Tierseuchen
kann die Impfung nach dem
Tierseuchengesetz
staatlich angeordnet werden. Die Kosten fur diese Impfungen werden von den
Tierseuchenkassen
ersetzt, fur einige Impfungen besteht in Hinblick auf die Sanierung der Bestande eine Teilerstattung der Kosten. Die Impfung aller empfanglichen Tiere um einen Seuchenherd (
Ringimpfung
) kann die Ausbreitung einer Seuche zu verhindern.
Andere prophylaktische Impfungen sind bei Nutztieren hingegen verboten. Stattdessen ist die Totung erkrankter Tiere vorgesehen. Nur fur Notfalle gibt es Bestande von Impfstoffen.
Die prophylaktische Impfung gegen die
Maul- und Klauenseuche
(MKS), die in Deutschland bereits durchgefuhrt wurde, wurde im Jahr 1991 in Europa durch die EU verboten. Stattdessen mussen bei Auftreten von MKS alle
Klauentiere
des betroffenen Bestandes unter strengen Sicherheitsmaßnahmen getotet und unschadlich beseitigt werden. Fur Notfalle ist jedoch auf der Insel
Riems
eine Impfstoffbank eingerichtet worden. Das Verbot der MKS-Impfung war insbesondere politisch motiviert (Exportfahigkeit des Fleischs u. a.) und ist sehr umstritten, seit im Jahr 2001 in Großbritannien uber vier Millionen Tiere
gekeult
wurden.
Hunde
Haushunde werden zumeist gegen
Staupe
,
Hepatitis contagiosa canis
,
Leptospirose
(Stuttgarter Hundeseuche),
Parvovirose
(Katzenseuche des Hundes),
Parainfluenza
und
Tollwut
geimpft. Jungere Untersuchungen zeigen, dass ein Impfschutz (mit Ausnahme Leptospirose) uber drei Jahre und mehr bestehen kann, mittlerweile weisen viele Hersteller ihre Impfstoffe mit einer Wirkdauer von drei Jahren aus. Weniger verbreitet ist die Impfung gegen
Lyme-Borreliose
und die bakterielle Komponente des Zwingerhustens (
Bordetella bronchiseptica
). Nur im zuchterischen Bereich spielen ferner Impfungen gegen das
Welpensterben
eine Rolle.
Die Impfung gegen Tollwut und deren Dokumentation im
EU-Heimtierausweis
ist nur noch bei Reisen zwingend erforderlich. Beißt das Tier einen Menschen, wird allerdings der behandelnde Arzt unter Umstanden den Verdacht außern, das Tier sei tollwutig. Dieser Verdacht zieht zwingend die Totung des Tieres nach sich und kann nur entkraftet werden durch den Nachweis einer Impfung des Hundes oder der Katze gegen Tollwut innerhalb der letzten drei Jahre. Ansonsten wird innerhalb Deutschlands diese Impfung nicht mehr fur notig gehalten. Kann bei Kontrollen eine gultige Impfung nicht anhand EU-Heimtierausweises nachgewiesen werden, wird die Einreise in das Zielland verwehrt. Gleiches kann bei der Einreise bei der Ruckkehr nach Deutschland, Osterreich oder der Schweiz passieren. Eine jahrliche Auffrischungsimpfung fur Tollwut ist (gemaß Verordnung (EU) Nr. 576/2013 fur Reisen innerhalb der EU, außer den Sonderbestimmungen oben genannter Lander) nicht mehr erforderlich, es gelten die Wiederholungsimpftermine der Impfstoffhersteller.
[126]
Die Standige Impfkommission Vet. (StIKO Vet.) zahlt Impfungen gegen Parvovirose, Staupe, Leptospirose, Hepatitis contagiosa canis und Tollwut zu den Core-Komponenten: Gegen diese Erkrankungen sollte jeder Hund zu jeder Zeit geschutzt werden. Impfungen gegen Bordetella bronchiseptica, Canines Herpesvirus, Canines Parainfluenzavirus, Dermatophytosen, Leishmaniose und Lyme-Borreliose zahlt sie hingegen zu den Non-Core-Komponenten: Eine Impfung gegen diese Erkrankungen wird nur unter bestimmten Bedingungen oder in Ausnahmesituationen empfohlen (Stand: Januar 2021).
[127]
Katzen
 Klinisches Bild des durch Herpesviren verursachten Katzenschnupfens
Klinisches Bild des durch Herpesviren verursachten Katzenschnupfens
In Deutschland werden von der StIKO Vet. Empfehlungen fur die Impfungen von Katzen herausgegeben.
[128]
Fur Katzen (hier vor allem bei der FeLV-Impfung) und in eingeschranktem Maße auch fur Hunde ist das Auftreten vakzineassoziierter Tumoren (
Fibrosarkome
) dokumentiert. Verantwortlich hierfur sind moglicherweise den Impfstoffen zugesetzte Wirkungsverstarker (
Adjuvanzien
), auf die der Organismus vielleicht mit Tumorbildung reagieren kann. Andere Studien legen eher den Zusammenhang mit der
Unterhautverletzung
durch eine
Injektionsnadel
nahe, da der Tumor auch an Einstichstellen auftrat, die nicht der Impfung dienten und bei denen keine Adjuvanzien beteiligt waren. Obwohl die
Inzidenz
dieser Nebenwirkung mit etwa 1:10.000 im Bezug zum erreichten Schutz vor Erkrankungen vergleichsweise gering ist, werden Impfungen bei Katzen vorzugsweise im Bereich der Flanke empfohlen, um beim Auftreten dieses lokal aggressiven Tumors Raum zur chirurgischen Intervention zu lassen.
[129]
Impfungen fur Katzen
| Infektionskrankheit
|
Ausloser
|
Anmerkungen
|
| Katzenschnupfen
|
Verschiedene Erreger
|
Empfohlen.
|
| Panleukopenie
(Katzenseuche)
|
Parvoviridae
|
Empfohlen.
|
| Tollwut
|
Rabiesvirus
|
Freiganger sollten auch gegen Tollwut geimpft werden. Die Tollwutimpfung wird trotz der gegenwartigen Freiheit von terrestrischer Tollwut im deutschsprachigen Raum empfohlen, weil die Tiere bei Kontakt mit einem tollwutkranken Tier bessergestellt sind.
|
| Katzenleukamie
|
Felines Leukosevirus (FeLV)
|
Eine Impfung gegen das Feline Leukosevirus (FeLV) empfiehlt sich nur bei bis zu acht Jahre alten Freiganger-Katzen.
|
| Feline infektiose Peritonitis
(FIP)
|
Felines Enterales Coronavirus
(FeCV)
|
Die Impfung gegen Feline Infektiose Peritonitis (FIP) ist allenfalls bei negativem FeCV-Status angebracht und bietet keinen sicheren Schutz.
[130]
|
Frettchen
Frettchen
werden meist in Ermangelung fur diese Tierart zugelassener Impfstoffe mittels Kombinationsimpfstoffen von Hunden vakziniert. Rechtlich ist diese Vorgehensweise problematisch, da bei strenger Auslegung des
Arzneimittelrechts
Hundeimpfstoffe nicht fur Frettchen eingesetzt werden durfen. In Deutschland gibt es fur Frettchen zugelassene Impfstoffe gegen
Staupe
und
Tollwut
.
[131]
Kaninchen
Hauskaninchen konnen gegen
Myxomatose
und RHD (
Chinaseuche
) geimpft werden. Auch fur den Schutz vor dem
ansteckenden Kaninchenschnupfen
(Rhinitis contagiosa)
ist eine Impfung moglich, die jedoch nur in großeren Bestanden sinnvoll ist. Nach der Grundimmunisierung ist eine jahrliche, bei den meisten Myxomatose-Impfstoffen sogar eine halbjahrliche Wiederholung notwendig.
[132]
Pferde
Die StIKO Vet. empfiehlt fur Pferde Impfungen gegen
Wundstarrkrampf
,
Pferdeinfluenza
,
EHV-1 und EHV-4
(Rhinopneumonitis, Virusabort). Die Pferdeinfluenza-Impfung ist bei Teilnahme an Turnieren durch die
FN
vorgeschrieben. Als
noncore
-Impfungen, also solchen, die nur unter bestimmten Voraussetzungen empfohlen werden, gelten die gegen
Druse
,
Tollwut
,
Equine Arteritis
,
Equine Rotavirus-Infektionen
,
West-Nil-Virus
-Infektion und
Dermatophytosen
.
[133]
Rinder und kleine Wiederkauer
Fur Rinder und kleine Wiederkauer (Schafe usw.) bestehen in Deutschland mehrere Verordnungen und die Empfehlungen der StIKO Vet. Unterschieden werden bei den Impfempfehlungen fur Rinder die Milcherzeugung, Mutterkuhhaltung und Rindermast.
[134]
| Infektionskrankheit
|
Ausloser
|
Anmerkungen
|
| Maul- und Klauenseuche
|
Maul-und-Klauenseuche-Virus
|
Nach § 2 der
MKS-Verordnung
sind Impfungen vorbehaltlich des Absatzes 2 und des § 16 verboten.
|
| Bovines-Herpesvirus-1-Infektion
|
Bovines Herpesvirus 1
|
Impfung, die staatlich angeordnet werden kann und von der Tierseuchenkasse kostenerstattet wird.
|
| Rauschbrand
|
Clostridium chauvoei
|
Betroffen sind Rinder und Schafe. Grundsatzlich ist die Impfung zunachst nicht erlaubt. Sie kann in Deutschland nach § 9 der
Verordnung zum Schutz gegen den Milzbrand und den Rauschbrand
staatlich angeordnet werden und wird von der Tierseuchenkasse kostenerstattet.
|
| Bovine Virusdiarrhoe
|
Bovines Virusdiarrhoe-Virus
|
Eine Teilerstattung der Kosten gibt es fur Impfungen gegen
Bovine Virusdiarrhoe
/
Mucosal Disease
der Rinder (BVD/MD).
Der mittlerweile in der EU vom Markt genommene BVD-Impfstoff von
Pfizer
ist der wahrscheinliche Ausloser der
Bovinen Neonatalen Panzytopenie
.
[135]
|
Schweine
Fur Schweine bestehen in Deutschland mehrere Verordnungen und die Empfehlungen der StIKO Vet.
[136]
| Infektionskrankheit
|
Ausloser
|
Anmerkungen
|
| Aujeszkysche Krankheit
|
Aujeszky-Virus
|
Nach § 3 der
Verordnung zum Schutz vor der Aujeszkyschen Krankheit
sind Impfungen verboten. Die Impfung kann staatlich angeordnet und von der Tierseuchenkasse kostenerstattet werden.
|
Geflugel
| Infektionskrankheit
|
Ausloser
|
Anmerkungen
|
| Salmonellose
|
Salmonella Enteritidis
|
Rechtlich vorgeschrieben ist in Deutschland die Impfung von Kuken und Junghennen in Huhneraufzuchtbetrieben gegen
Salmonella Enteritidis
(
§ 13
GflSalmoV). Diese Vorschrift gilt seit Neufassung der Huhner-Salmonellen-Verordnung 2009 fur Betriebe ab 350 gehaltenen Tieren.
|
| Salmonellose
|
Salmonella typhimurium
|
Bis 2009 war eine Impfung ab 250 Tieren und auch gegen Salmonella typhimurium verpflichtend (§ 2 Huhner-Salmonellen-Verordnung a.F.).
|
| Newcastle-Krankheit
|
|
Fur Huhner- und Truthuhnerbestande besteht in Deutschland eine Impfpflicht.
[137]
|
| Infektiose Laryngotracheitis
|
|
Impfung sinnvoll
[138]
|
| Infektiose Bronchitis
|
|
Impfung sinnvoll
[138]
|
| Aviare Encephalomyelitis
|
|
Impfung sinnvoll
[138]
|
| Vogelpocken
|
|
Impfung sinnvoll
[138]
|
| Marek-Krankheit
|
Huhner-Herpesvirus 2
|
Impfung sinnvoll
[138]
|
| Paramyxovirose
|
Pigeon paramyxovirus 1
|
Bei Zucht- und Wildtauben, gelegentlich auch bei Huhnern, Wild- und Ziervogeln. Eine Impfung gegen Paramyxovirose ist verfugbar und wird in Deutschland von vielen Taubenzuchtervereinen fur Mitglieder und Veranstaltungsteilnehmer vorgeschrieben.
|
Siehe auch
Literatur
- Heinz Spiess, Ulrich Heininger, Wolfgang Jilg (Hrsg.):
Impfkompendium
. 9. Auflage. Thieme, Stuttgart 2017,
ISBN 978-3-13-242163-9
.
- Volker Klippert, Ulrike Roper, Roland J. Riedl-Seifert:
Impfen und Recht
. Zuckschwerdt, Germering 2003,
ISBN 3-88603-826-2
.
- Christian Koller
:
Von der Impfkuh zum mRNA-Booster: Impfgeschichte als Gesellschaftsgeschichte.
In:
SozialarchivInfo.
Nr. 1, 2022, S. 16?35.
- Horst Kremling
:
Historische Betrachtungen zur praventiven Heilkunde.
In:
Wurzburger medizinhistorische Mitteilungen.
Nr. 24, 2005, S. 222?260.
- Ute Quast, Sigrid Ley:
Schutzimpfungen im Dialog
. 2. Auflage. Kilian, Marburg 1999,
ISBN 3-932091-41-8
.
- Johannes-Peter Rupp (Hrsg.):
Hundert Jahre Impfgesetz
. Ausstellungskatalog. Universitatsbibliothek, Gießen 1974 (
uni-giessen.de
– Digitalisat).
- Reiner Thomssen:
Schutzimpfungen. Grundlagen, Vorteile, Risiken
. Beck, Munchen 2001,
ISBN 3-406-44775-9
.
- Christiane Meyer, Sabine Reiter:
Impfgegner und Impfskeptiker.
In:
Bundesgesundheitsblatt ? Gesundheitsforschung ? Gesundheitsschutz
, Nr. 47, 2004, S. 1182?1188;
doi:10.1007/s00103-004-0953-x
,
edoc.rki.de
(PDF; 255 kB).
- Burkhard Schneeweiß, Michael Pfleiderer, Brigitte Keller-Stanislawski:
Impfsicherheit heute
. In:
Deutsches Arzteblatt
.
Band
105
,
Nr.
34?35
, 2008,
S.
590?595
(
online
).
- Axel Helmstadter:
Zur Geschichte der aktiven Immunisierung.
In:
Pharmazie in unserer Zeit
.
Band 37, Nr. 1, 2008,
ISSN
0048-3664
, S. 12?18.
- Iris Ritzmann
:
Impfung.
In:
Werner E. Gerabek
, Bernhard D. Haage,
Gundolf Keil
, Wolfgang Wegner (Hrsg.):
Enzyklopadie Medizingeschichte.
de Gruyter, Berlin 2005,
ISBN 3-11-015714-4
, S. 660?664.
- Malte Thießen
:
Vorsorge als Ordnung des Sozialen: Impfen in der Bundesrepublik und der DDR.
In:
Zeithistorische Forschungen
.
Band 10, Heft 3, 2013,
ISSN
1612-6033
, S. 409?432;
zeithistorische-forschungen.de
- Malte Thießen:
Immunisierte Gesellschaft: Impfen in Deutschland im 19. und 20. Jahrhundert
. Vandenhoeck & Ruprecht, 2017,
ISBN 978-3-647-37053-8
.
- Ilse Zundorf, Angelika Vollmar, Theodor Dingermann:
Immunologische Grundlagen des Impfens.
In:
Pharmazie in unserer Zeit.
Band 37, Nr. 1, 2008,
ISSN
0048-3664
, S. 20?27.
- Das Impfbuch fur Alle.
1. Auflage.
Robert Koch-Institut
/
Bundeszentrale fur gesundheitliche Aufklarung
, Juni 2021 (
bundesregierung.de
als PDF abrufbar oder kostenfrei auf Bestellung lieferbar).
- Sebastian Wendt et al.:
CME Zertifizierte Fortbildung Impfungen
. Springer Medizin-Verlag, 28. September 2021;
PMC 8552433
(freier Volltext).
- Impfgesetz des Deutschen Reichs
vom 8. April 1874;
Volltext
auf
Wikisource
.
- Auszug aus einem Urtheile des k. Oberlandesgerichts Munchen vom 2. Marz 1886
. In:
Amtsblatt des K. Staatsministeriums des Innern
, Konigreich Bayern, Band 1886, Nr. 18, S. 142?144 (zum Impfzwang);
Volltext
auf
Wikisource
.
Rundfunksendungen
Weblinks
Englischsprachig
Einzelnachweise
- ↑
§ 2
Nr. 9 des
Infektionsschutzgesetzes
- ↑
L. A. Jackson, D. Peterson, J. C. Nelson, S. M. Marcy, A. L. Naleway, J. D. Nordin, J. G. Donahue, S. J. Hambidge, C. Balsbaugh, R. Baxter, T. Marsh, L. Madziwa, E. Weintraub:
Vaccination site and risk of local reactions in children 1 through 6 years of age.
In:
Pediatrics.
Band 131, Nummer 2, Februar 2013, S. 283?289,
doi:10.1542/peds.2012-2617
.
PMID 23319538
.
- ↑
Kampf gegen Infektionskrankheiten: Erster mRNA-Impfstoff: Diese Technologie konnte Covid-19 besiegen ? und nicht nur das.
Abgerufen am 2. Dezember 2020
.
- ↑
A. F. Ochsenbein, D. D. Pinschewer, S. Sierro, E. Horvath, H. Hengartner, R. M. Zinkernagel:
Protective long-term antibody memory by antigen-driven and T help-dependent differentiation of long-lived memory B cells to short-lived plasma cells independent of secondary lymphoid organs.
In:
Proceedings of the National Academy of Sciences
.
Band 97, Nummer 24, November 2000, S. 13263?13268,
doi:10.1073/pnas.230417497
.
PMID 11069289
,
PMC 27213
(freier Volltext).
- ↑
Navigation ? Welche Abstande sind zwischen Impfungen einzuhalten?
In:
RKI.
25. Juni 2020,
abgerufen am 26. Dezember 2020
.
- ↑
Herbert Hof, Rudiger Dorries:
Medizinische Mikrobiologie
. 5. Auflage. Georg Thieme Verlag, Stuttgart 2014,
ISBN 978-3-13-125315-6
,
S.
731
.
- ↑
Margret Oethinger:
Kurzlehrbuch Mikrobiologie und Immunologie
. 11. Auflage. Urban & Fischer, Munchen 2004,
ISBN 978-3-437-42781-7
,
S.
275
.
- ↑
Antje Huter-Becker
:
Untersuchen in der Physiotherapie
, S. 157.
- ↑
Andreas Hummel:
Arzneimittellehre.
Vincentz Network, 2004,
ISBN 3-87870-482-8
, S. 544 (
eingeschrankte Vorschau
in der Google-Buchsuche).
- ↑
Paul Diepgen
,
Heinz Goerke
:
Aschoff
/Diepgen/Goerke: Kurze Ubersichtstabelle zur Geschichte der Medizin.
7., neubearbeitete Auflage. Springer, Berlin/Gottingen/Heidelberg 1960, S. 58.
- ↑
Immunschutz durch Muttermilch
. (
Online
[abgerufen am 31. Juli 2018]).
- ↑
Antworten des Robert Koch-Instituts und des Paul-Ehrlich-Instituts zu den 20 haufigsten Einwanden gegen das Impfen.
Ein Baby bekommt von der Mutter Abwehrstoffe. Dieser naturliche Schutz reicht doch aus. In:
RKI.
22. April 2016,
abgerufen am 10. Mai 2021
.
- ↑
RKI ? Bedeutung von Impfungen ? Antworten des Robert Koch-Instituts und des Paul-Ehrlich-Instituts zu den 20 haufigsten Einwanden gegen das Impfen.
Abgerufen am 31. Juli 2018
.
- ↑
Centers for Disease Control and Prevention
(CDC):
Impact of Vaccination Universally Recommended for Children ? United States, 1900?1998
. In:
MMWR, Morbidity and Mortality Weekly Report
.
Band
48
,
Nr.
12
, April 1999,
S.
243?248
,
PMID 10220251
.
- ↑
pei.de
(PDF; 109 kB) Mitteilung des Paul-Ehrlich-Institutes zu Impfstoffzulassungen, abgerufen am 30. Jan. 2021.
- ↑
Centers for Disease Control and Prevention; J. Hamborsky, A. Kroger, S. Wolfe (Hrsg.):
Epidemiology and Prevention of Vaccine-Preventable Diseases ? The Pink Book.
13. Auflage. 2. Druck. Public Health Foundation, Washington DC 2015,
Onlineausgabe
, abgerufen am 27. Juli 2017.
- ↑
Schutzimpfungen ? 20 Einwande und Antworten des Robert Koch-Instituts und des Paul-Ehrlich-Instituts.
Robert Koch-Institut
, 23. Oktober 2013,
abgerufen am 4. Januar 2015
.
- ↑
S. W. Roush, T. V. Murphy; Vaccine-Preventable Disease Table Working Group:
Historical comparisons of morbidity and mortality for vaccine-preventable diseases in the United States
. In:
JAMA
.
Band
298
,
Nr.
18
, 2007,
S.
2155?2163
,
PMID 18000199
.
- ↑
V. A. Blaho, M. W. Buczynski, E. A. Dennis, C. R. Brown:
Cyclooxygenase-1 orchestrates germinal center formation and antibody class-switch via regulation of IL-17.
In:
Journal of Immunology.
Band 183, Nummer 9, November 2009, S. 5644?5653,
doi:10.4049/jimmunol.0901499
.
PMID 19843949
,
PMC 2857380
(freier Volltext).
- ↑
Roman Prymula
, C. A. Siegrist, R. Chlibek, H. Zemlickova, M. Vackova, J. Smetana, P. Lommel, E. Kaliskova, D. Borys, L. Schuerman:
Effect of prophylactic paracetamol administration at time of vaccination on febrile reactions and antibody responses in children: two open-label, randomised controlled trials.
In:
The Lancet
.
Band 374, Nummer 9698, Oktober 2009, S. 1339?1350,
doi:10.1016/S0140-6736(09)61208-3
.
PMID 19837254
.
(PDF)
(
Memento
vom 14. November 2011 im
Internet Archive
)
- ↑
Common Pain Relievers May Dilute Power of Flu Shots.
University of Rochester Medical Center (URMC),
abgerufen am 27. Juli 2011
.
- ↑
Schmerzmittel schwachen Impfschutz.
Spiegel online,
abgerufen am 4. Dezember 2009
.
- ↑
M. P. Bernard, R. P. Phipp:
Inhibition of cyclooxygenase-2 impairs the expression of essential plasma cell transcription factors and human B-lymphocyte differentiation
. In:
Immunology
.
Band
129
,
Nr.
1
, 2010,
S.
87?96
,
PMID 20050331
.
- ↑
S. Bancos, M. P. Bernard, D. J. Topham, R. P. Phipps:
Ibuprofen and other widely used non-steroidal anti-inflammatory drugs inhibit antibody production in human cells
. In:
Cell Immunol
.
Band
258
,
Nr.
1
, 2009,
S.
18?28
,
PMID 19345936
.
- ↑
Over-the-Counter Pain Drugs May Affect Vaccine Strength.
WXXI,
abgerufen am 27. Juli 2011
.
- ↑
Impfeffekt kann durch manche Medikamente deutlich abgeschwacht werden.
Lungenarzte im Netz,
abgerufen am 4. Dezember 2009
.
- ↑
Effect of Prophylactic Paracetamol Administration at Time of Vaccination on Febrile Reactions and Antibody Responses in Children F1000 Ranking: ?Exceptional“ and Changes Clinical Practice".
Medscape,
abgerufen am 26. Juli 2011
.
- ↑
D. D. Taub, W. B. Ershler, M. Janowski, A. Artz, M. L. Key, J. McKelvey, D. Muller, B. Moss, L. Ferrucci, P. L. Duffey, D. L. Longo:
Immunity from smallpox vaccine persists for decades: a longitudinal study.
In:
The American journal of medicine.
Band 121, Nummer 12, Dezember 2008, S. 1058?1064,
doi:10.1016/j.amjmed.2008.08.019
.
PMID 19028201
,
PMC 2610468
(freier Volltext).
- ↑
I. Davidkin, S. Jokinen, M. Broman, P. Leinikki, H. Peltola:
Persistence of measles, mumps, and rubella antibodies in an MMR-vaccinated cohort: a 20-year follow-up.
In:
The Journal of infectious diseases.
Band 197, Nummer 7, April 2008, S. 950?956,
doi:10.1086/528993
.
PMID 18419470
.
- ↑
A. M. Wendelboe, A. Van Rie, S. Salmaso, J. A. Englund:
Duration of immunity against pertussis after natural infection or vaccination.
In:
The Pediatric infectious disease journal.
Band 24, Nummer 5, Mai 2005, Supplement, S. S58?S61.
PMID 15876927
.
- ↑
Was bedeutet ?2+1 bzw. 3+1 Schema“?
In:
Impfen mit Vernunft.
4. August 2017,
abgerufen am 13. Marz 2020
.
- ↑
mit Ausnahme des COVID-19-Impfstoffs
Ad26.COV2.S
(Janssen / Johnson & Johnson), von dem zur Grundimmunisierung nur eine Dosis verimpft wurde
- ↑
Beschluss der STIKO zur 14. Aktualisierung der COVID-19-Impfempfehlung
. In:
Robert Koch-Institut
(Hrsg.):
Epidemiologisches Bulletin
.
Band
48
, 29. November 2021,
S.
3?14, hier S. 9
f
.,
doi
:
10.25646/9326
(
rki.de
[abgerufen am 29. Juni 2022]).
- ↑
?Beschluss der STIKO zur 16. Aktualisierung der COVID-19-Impfempfehlung“ und ?Wissenschaftliche Begrundung der STIKO fur die Empfehlung zur Verkurzung des Impfabstands zwischen Grundimmunisierung bzw. Infektion und Auffrischimpfung auf einen Zeitraum ab 3 Monate“.
In:
Epidemiologisches Bulletin
2/2022.
Robert Koch-Institut
(RKI), 21. Dezember 2021,
abgerufen am 25. Dezember 2021
(Diese Artikel wurden am 21. Dezember 2021 online vorab veroffentlicht.).
- ↑
In den USA ist fur Kinder und Jugendliche zwischen 5 und 17 Jahren nur der Biontech/Pfizer-Impfstoff
Tozinameran
zugelassen (
Quelle
)
- ↑
Sicherheit von Impfungen.
In:
RKI.
26. Februar 2021,
abgerufen am 14. Oktober 2021
.
- ↑
a
b
C. Meyer, S. Reiter:
Impfgegner und Impfskeptiker ? Geschichte, Hintergrunde, Thesen, Umgang
. In:
Bundesgesundheitsblatt ? Gesundheitsforschung ? Gesundheitsschutz
.
Band
47
. Springer Medizin Verlag, Dezember 2004,
S.
1182?1188
,
doi
:
10.1007/s00103-004-0953-x
(
rki.de
[PDF; abgerufen am 30. April 2015]).
- ↑
Carlo Di Pietrantonj et al.:
Vaccines for measles, mumps, rubella, and varicella in children
. In:
The Cochrane Database of Systematic Reviews
.
Band
11
, 22. November 2021,
S.
CD004407
,
doi
:
10.1002/14651858.CD004407.pub5
,
PMID 34806766
,
PMC 8607336
(freier Volltext).
- ↑
Sind Impfmasern ansteckend und wie werden sie diagnostiziert?
In:
RKI.
4. Juni 2020,
abgerufen am 5. Januar 2021
.
- ↑
a
b
Beate Schumacher:
Seltener Notfall: Impfung kann anaphylaktische Reaktion auslosen.
20. Oktober 2016,
abgerufen am 12. Oktober 2019
.
- ↑
a
b
Oliver Klein, Katja Belousova:
Impfstoffe: Warum es keine Langzeit-Nebenwirkungen gibt.
In:
ZDF.
6. Januar 2021,
abgerufen am 14. Januar 2021
.
- ↑
Meldeverpflichtung
Paul-Ehrlich-Institut
.
- ↑
Vergl.
Infektionsschutzgesetz, 12. Abschnitt, § 61 Gesundheitsschadensanerkennung
- ↑
B. Keller-Stanislawski et al.:
Verdachtsfalle von Impfkomplikationen nach dem IfSG und Verdachtsfalle von Nebenwirkungen nach dem Arzneimittelgesetz vom 1. Januar 2001 bis zum 31. Dezember 2003.
In:
Bundesgesundheitsblatt.
Band 47, 2004, S. 1151?1164
doi:10.1007/s00103-004-0946-9
.
- ↑
Matthew Z. Dudley et al.:
The state of vaccine safety science: systematic reviews of the evidence
. In:
The Lancet Infectious Diseases
.
Band
20
,
Nr.
5
, 1. Mai 2020,
S.
e80?e89
,
doi
:
10.1016/S1473-3099(20)30130-4
,
PMID 32278359
.
- ↑
STIKO: Mitteilung der Standigen Impfkommission am Robert Koch-Institut (RKI).
Empfehlungen der Standigen Impfkommission am Robert Koch-Institut/Stand: August 2014.
(PDF; 241 KB). In:
Epidemiologisches Bulletin
.
Nr. 34, 2014.
- ↑
Impfungen bei Vorerkrankungen: Haufig gestellte Fragen und Antworten.
Impfen bei Epilepsie und bei neurologischen Schaden? In:
RKI.
14. Dezember 2012,
abgerufen am 27. Januar 2022
.
- ↑
a
b
Ingrid Rosian, Claudia Habl:
Impfungen. Okonomische Evaluation
. Hrsg.: Osterreichisches Bundesinstitut fur Gesundheitswesen. 2003,
ISBN 978-3-85159-061-6
(
Online
[abgerufen am 28. Dezember 2020]).
- ↑
Silvia Evers et al.:
Cost-effectiveness of pneumococcal vaccination for prevention of invasive pneumococcal disease in the elderly: an update for 10 Western European countries
. In:
European Journal of Clinical Microbiology & Infectious Diseases: Official Publication of the European Society of Clinical Microbiology
.
Band
26
,
Nr.
8
, August 2007,
S.
531?540
,
doi
:
10.1007/s10096-007-0327-z
,
PMID 17570001
.
- ↑
a
b
Kirsten Vannice, Annelies Wilder-Smith, Joachim Hombach:
Fractional-Dose Yellow Fever Vaccination ? Advancing the Evidence Base
. In:
New England Journal of Medicine
.
Band
379
,
Nr.
7
, 16. August 2018,
ISSN
0028-4793
,
S.
603?605
,
doi
:
10.1056/NEJMp1803433
,
PMID 29995585
.
- ↑
Modelling epidemics with fractional-dose vaccination in response to limited vaccine supply
. In:
Journal of Theoretical Biology
.
Band
486
, 7. Februar 2020,
ISSN
0022-5193
,
S.
110085
,
doi
:
10.1016/j.jtbi.2019.110085
.
- ↑
Intradermal fractional dose inactivated polio vaccine: A review of the literature
. In:
Vaccine
.
Band
30
,
Nr.
2
, 5. Januar 2012,
ISSN
0264-410X
,
S.
121?125
,
doi
:
10.1016/j.vaccine.2011.11.018
.
- ↑
Patrick Hunziker:
Personalized-dose Covid-19 vaccination in a wave of virus Variants of Concern: Trading individual efficacy for societal benefit
. In:
Precision Nanomedicine
.
Band
4
,
Nr.
3
, 24. Juli 2021,
S.
805?820
,
doi
:
10.33218/001c.26101
.
- ↑
History and Epidemiology of Global Smallpox Eradication
.
(
Memento
vom 15. Juli 2007 im
Internet Archive
) (PDF; 1,5 MB) From the training course
Smallpox: Disease, Prevention, and Intervention
.
CDC
and
WHO
. Slide 16?17.
- ↑
Impfen.
Robert Koch-Institut
,
abgerufen am 9. Mai 2012
.
- ↑
Achievements in Public Health, 1900?1999 Impact of Vaccines Universally Recommended for Children -- United States, 1990?1998.
Centers for Disease Control and Prevention
,
abgerufen am 9. Mai 2012
.
- ↑
Impfprogramm mit beispiellosem Erfolg.
In:
Arzte Zeitung
.
Abgerufen am 9. Mai 2012
.
- ↑
Maarten van Wijhe et al.:
Effect of vaccination programmes on mortality burden among children and young adults in the Netherlands during the 20th century: a historical analysis
. In:
The Lancet Infectious Diseases
.
Band
16
,
Nr.
5
, 1. Mai 2016,
S.
592?598
,
doi
:
10.1016/S1473-3099(16)00027-X
.
- ↑
Ten Great Public Health Achievements --- Worldwide, 2001?2010.
Centers for Disease Control and Prevention
,
abgerufen am 9. Mai 2012
.
- ↑
Ten Great Public Health Achievements ? United States, 1900?1999.
Centers for Disease Control and Prevention
,
abgerufen am 9. Mai 2012
.
- ↑
Gary J. Nabel:
Designing Tomorrow’s Vaccines.
In:
New England Journal of Medicine
.
Band 368, Ausgabe 6, 7. Februar 2013, S. 551?560.
- ↑
Colette Flight:
Smallpox: eradicating the scourge
.
BBC. Publiziert am 17. Februar 2011. Abgerufen am 4. Januar 2015.
- ↑
Hanna Ronzheimer:
Kinderlahmung. Die vergessene Epidemie
.
science.orf.at, 15. Juni 2020.
- ↑
WHO:
Poliomyelitis in Namibia
. Disease Outbreak News, 6. Juni 2006.
- ↑
Indien ist poliofrei.
In:
rki.de.
20. Januar 2014,
abgerufen am 27. Dezember 2014
.
- ↑
P. M. Oostvogel, J. K. van Wijngaarden, H. G. van der Avoort, M. N. Mulders, M. A. Conyn-van Spaendonck, H. C. Rumke, G. van Steenis, A. M. van Loon:
Poliomyelitis outbreak in an unvaccinated community in The Netherlands, 1992?1993.
In:
The Lancet
.
Band 344, Nummer 8923, September 1994, S. 665?670.
PMID 7915354
.
- ↑
a
b
Robert Koch-Institut:
Masern im Jahr 2005 und Ausbruche in Baden-Wurttemberg und Nordrhein-Westfalen in der ersten Halfte des Jahres 2006.
In:
Epidemiologisches Bulletin.
Nr. 27, 7. Juli 2006;
rki.de
(PDF)
- ↑
survstat.rki.de
- ↑
Masernepidemiologie in der Schweiz: heute und in jungster Zeit.
In:
BAG Bulletin.
Nr. 17 vom 22. April 2013, S. 276?277.
- ↑
BAG:
Neue Welle der Masernepidemie Anfang 2009: Beschreibung und Maßnahmen.
In:
BAG Bulletin.
Nr. 27, 2009, S. 484?491,
ZDB
-ID
2556348-8
.
- ↑
Global Measles and Rubella Strategic Plan 2012?2020.
(PDF) Weltgesundheitsorganisation (WHO), 3. Mai 2012,
abgerufen am 4. Januar 2015
(englisch).
,
ISBN 978-92-4-150339-6
.
- ↑
Robert Koch-Institut:
Impfpraventable Krankheiten in Deutschland bis zum Jahr 2000.
In:
Epidemiologisches Bulletin
.
Nr.
7
, 2002,
S.
49–60
,
doi
:
10.25646/4005
.
- ↑
Robert Koch-Institut:
Zum Auftreten von Pertussis in den neuen Bundeslandern
. In:
Epidemiologisches Bulletin
.
Nr.
23
, 2005,
S.
195–202
,
doi
:
10.25646/4182
.
- ↑
Erika J. Sims, Miranda Mugford, Allan Clark, David Aitken, Jonathan McCormick, Gita Mehta, Anil Mehta, on behalf of the UK Cystic Fibrosis Database Steering Committee:
Economic implications of newborn screening for cystic fibrosis: a cost of illness retrospective cohort study
. In:
The Lancet
.
Band
369
,
Nr.
9568
, 2007,
S.
1187–1195
,
doi
:
10.1016/S0140-6736(07)60565-0
.
- ↑
Renate Leinmuller, Rudiger Meyer:
Rotavirus-Infektionen: Orale Impfstoffe bieten umfassenden Schutz
. In:
Deutsches Arzteblatt
.
Band
103
,
Nr.
40
.
Deutscher Arzte-Verlag
, 6. Oktober 2006,
S.
A-2650
(
aerzteblatt.de
).
- ↑
USA: Zulassung des ersten Impfstoffes gegen das Zervixkarzinom.
In:
aerzteblatt.de
.
9. Juni 2006, archiviert vom
Original
(nicht mehr online verfugbar) am
20. Dezember 2014
;
abgerufen am 27. Dezember 2014
.
- ↑
Eric von Hofe:
Immuntherapie gegen Krebs.
In:
Spektrum der Wissenschaft
.
23. September 2002,
abgerufen am 23. Juni 2021
.
- ↑
R. B. Belshe, K. M. Edwards, T. Vesikari, S. V. Black, R. E. Walker, M. Hultquist, G. Kemble, E. M. Connor:
Live attenuated versus inactivated influenza vaccine in infants and young children.
In:
The New England Journal of Medicine
.
Band 356, Nummer 7, Februar 2007, S. 685?696,
doi:10.1056/NEJMoa065368
.
PMID 17301299
.
- ↑
P. Graves, H. Gelband:
Vaccines for preventing malaria.
In:
The Cochrane database of systematic reviews.
Nummer 1, 2003, S. CD000129,
ISSN
1469-493X
,
doi:10.1002/14651858.CD000129
.
PMID 12535387
. (Review).
- ↑
New Vaccines against Infectious Diseases: Research and Development Status
.
(PDF; 85 kB) WHO-Initiative for Vaccine Research, Februar 2006.
- ↑
Impfmudigkeit ? Folge eines trugerischen Gefuhls der Sicherheit.
Thieme (Nachdruck aus:
Deutsche Medizinische Wochenschrift.
2005, Band 130, Nr. 7l,
abgerufen am 11. Mai 2012
.
)
- ↑
Vaccine fatigue: the danger of measles.
Infection Research,
abgerufen am 11. Mai 2012
.
- ↑
a
b
P. L. Lopalco, R. Martin:
Measles still spreads in Europe: who is responsible for the failure to vaccinate?
In:
Euro Surveill
.
Band
15
,
Nr.
17
, 2012,
S.
19557
,
PMID 20460089
(
eurosurveillance.org
).
- ↑
M. Muscat, H. Bang, J. Wohlfahrt, S. Glismann, K. Mølbak:
Measles in Europe: an epidemiological assessment.
In:
The Lancet
.
Band 373, Nummer 9661, Januar 2009, S. 383?389,
doi:10.1016/S0140-6736(08)61849-8
.
PMID 19131097
.
- ↑
Masern sind nur schwer auszurotten
Warum Masern so gefahrlich sind
- ↑
Gesetz zur Modernisierung der epidemiologischen Uberwachung ubertragbarer Krankheiten.
(PDF) In:
Bundesgesetzblatt.
24. Juli 2017,
abgerufen am 12. Oktober 2020
.
- ↑
"Quasi"-Impfpflicht in Deutschland: Kitas mussen Eltern ohne Impfberatung melden.
In:
Augsburger Allgemeine.
Abgerufen am 12. Oktober 2020
.
- ↑
Korperverletzung bei Impfung eines Kindes gegen den Willen der Mutter?
Urteil vom 13. Juli 2007, Aktenzeichen: 5 Cs 135 Js 52229/04 (241/05).
- ↑
a
b
c
d
Empfehlungen der Standigen Impfkommission beim Robert Koch-Institut 2023.
(PDF) In:
Epidemiologisches Bulletin 04/2023.
RKI,
abgerufen am 16. April 2023
.
- ↑
Schweizerischer Impfplan.
In:
Bundesamt fur Gesundheit BAG.
6. April 2020,
abgerufen am 17. September 2020
.
- ↑
Osterreichisches Bundesministerium fur Soziales, Gesundheit, Pflege und Konsumentenschutz:
Impfplan Osterreich.
Auf:
sozialministerium.at
vom 23. Dezember 2022.
- ↑
Coronavirus: Impfung.
In:
Bundesamt fur Gesundheit.
3. April 2023,
abgerufen am 16. April 2023
.
- ↑
FAQ des Robert Koch-Instituts:
Kann in der Schwangerschaft geimpft werden? Sind Impfungen in der Stillzeit moglich?
Stand: 21. November 2012
- ↑
a
b
Tim Niehues, Christian Bogdan, Jane Hecht, Thomas Mertens, Miriam Wiese-Posselt:
Impfen bei Immundefizienz: Anwendungshinweise zu den von der Standigen Impfkommission empfohlenen Impfungen(I) Grundlagenpapier
. In:
Bundesgesundheitsblatt ? Gesundheitsforschung ? Gesundheitsschutz
.
Band
60
,
Nr.
6
, Juni 2017,
ISSN
1436-9990
,
S.
674?684
,
doi
:
10.1007/s00103-017-2555-4
(
springer.com
[abgerufen am 13. Oktober 2021]).
- ↑
a
b
c
d
e
f
g
h
Norbert Wagner, Frauke Assmus, Gabriele Arendt, Erika Baum, Ulrich Baumann:
Impfen bei Immundefizienz: Anwendungshinweise zu den von der Standigen Impfkommission empfohlenen Impfungen. (IV) Impfen bei Autoimmunkrankheiten, bei anderen chronisch-entzundlichen Erkrankungen und unter immunmodulatorischer Therapie
. In:
Bundesgesundheitsblatt ? Gesundheitsforschung ? Gesundheitsschutz
.
Band
62
,
Nr.
4
, April 2019,
ISSN
1436-9990
,
S.
494?515
,
doi
:
10.1007/s00103-019-02905-1
(
springer.com
[abgerufen am 13. Oktober 2021]).
- ↑
a
b
Stellen Autoimmunerkrankungen oder chronisch-entzundliche Erkrankungen Kontraindikationen gegen Impfungen dar?
Robert-Koch-Institut, 16. Juni 2020,
abgerufen am 9. Oktober 2021
.
- ↑
Arzte Zeitung, 28. Juli 2006.
- ↑
Epidemiologisches Bulletin Nr. 38
(PDF; 128 KB) des Robert Koch-Instituts vom 26. September 2011, S. 353.
- ↑
a
b
c
Empfehlungen zu Nachholimpfungen
. In:
Epidemiologisches Bulletin
.
Band
34
, 20. August 2020,
S.
47
(
Online
[PDF]).
- ↑
Impfen: Haufig gestellte Fragen und Antworten.
Wie soll bei fehlender Impfdokumentation vorgegangen werden? In:
RKI.
14. Dezember 2012,
abgerufen am 11. Mai 2021
.
- ↑
SR 818.101 Art. 23 Impfungen (Bundesgesetz uber die Bekampfung ubertragbarer Krankheiten des Menschen).
In:
admin.ch.
Abgerufen am 27. Dezember 2014
.
- ↑
Masernschutzgesetz.
Robert Koch-Institut, 1. Marz 2020,
abgerufen am 13. Oktober 2021
.
- ↑
Andreas Hoffmann, Klaus Cußler:
Impfkampagne zur Bekampfung der Blauzungenkrankheit.
(PDF) Erste Analyse und Bewertung der 2008 gemeldeten Impfreaktionen. In:
Pharmakovigilanz.
Paul Ehrlich Institut,
abgerufen am 4. Januar 2015
(Kopie aus Deutsches Tierarzteblatt 2/2009, S. 166?168).
- ↑
Impfgegner: Von Aids-Leugnern und Verschworungstheoretikern.
In:
Pharmazeutische Zeitung online.
Abgerufen am 24. Juli 2017
.
- ↑
Peter-Philipp Schmitt:
Die Schweinegrippe-Verschworung.
In:
FAZ.net
.
20. August 2009,
abgerufen am 27. Dezember 2014
.
- ↑
Braucht Deutschland eine Impfpflicht?
Tagesschau (ARD)
,
abgerufen am 24. Juli 2017
.
- ↑
Sven Ove Hansson:
Science denial as a form of pseudoscience
. In:
Studies in History and Philosophy of Science
.
Band
63
, 2017,
S.
39?47
,
doi
:
10.1016/j.shpsa.2017.05.002
.
- ↑
Stefanie Grossmann:
Von Pocken bis Corona: Die Geschichte des Impfens
.
In:
ndr.de
, 12. November 2021, abgerufen am 18. November 2021.
- ↑
Angela Ki Che Leung:
“Variolation” and Vaccination in Late Imperial China, Ca 1570?1911.
In: Stanley A. Plotkin:
History of Vaccine Development.
Springer, New York (NY) 2011,
ISBN 978-1-4419-1338-8
, S. 5-12,
doi:10.1007/978-1-4419-1339-5_2
(
[1]
).
- ↑
John B. Blake:
The Inoculation Controversy in Boston: 1721?1722.
In:
The New England Quarterly.
Band 25, Nr. 4, 1952, S. 489?506;
JSTOR
:
362582
.
- ↑
Margot Minardi:
The Boston Inoculation Controversy of 1721?1722: An Incident in the History of Race.
In:
William and Mary Quarterly.
Band 61, Nr. 1, 47. Januar 2004,
doi:10.2307/3491675
(
[2]
).
- ↑
Kelly Wisecup:
African Medical Knowledge, the Plain Style, and Satire in the 1721 Boston Inoculation Controversy.
In:
Early American Literature.
Band 46, Nr. 1, 2011, S. 25?50
doi:10.1353/eal.2011.0004
. (
[3]
).
- ↑
Sudhoffs Archiv.
Zs. f. Wissenschaftsgeschichte, Band 90, Heft 2, 2006, S. 219?232.
- ↑
Georg Friedrich Ballhorn:
Eduard Jenners der Arzneywissenschaft Doktors und Mitglieds der Konigl. Societat der Wissenschaften Untersuchungen Uber die Ursachen und Wirkungen Der Kuhpocken einer Krankheit die man in einigen westlichen Provinzen Englands vorzuglich in Gloucestershire bemerkt hat
. 2. Ausgabe. Gebruder Hahn, Hannover 1799.
- ↑
Irmtraut Sahmland:
Ballhorn, Georg Friedrich.
In:
Werner E. Gerabek
, Bernhard D. Haage,
Gundolf Keil
, Wolfgang Wegner (Hrsg.):
Enzyklopadie Medizingeschichte.
de Gruyter, Berlin / New York 2005,
ISBN 3-11-015714-4
, S. 134 f.
- ↑
Georg Friedrich Ballhorn,
Christian Friedrich Stromeyer
:
Traite de l’inoculation Vaccine avex l’expose et les resultats des observations faites sur cet objet a Hannovre et dans les environs de cette capitale, par Mr. Ballhorn, Medecin de la cour et Mr. Stromeyer, Chirurgien de la cour.
Rein, Leipzig 1801 (
archive.org
).
- ↑
Johann Carro
im
Wien Geschichte Wiki
der Stadt
Wien
- ↑
Th. Chr. Eulner
im
Dansk Biografisk Leksikon
- ↑
In Danemark und Schleswig-Holstein mussten Konfirmanden und Brautpaare seit 1811 nachweisen, dass sie gegen Pocken geimpft waren. Dazu: Gerda Bonderup:
Die Rolle der Geistlichen bei der Einfuhrung der Pockenschutzimpfung in Danemark.
In: Manfred Jakubowski-Tiessen:
Geistliche Lebenswelten: zur Sozial- und Mentalitatsgeschichte in Spatmittelalter und Fruher Neuzeit. Studien zur Wirtschafts- und Sozialgeschichte Schleswig-Holstein,
Neumunster 2005, S. 253?270.
- ↑
Malte Thießen:
Vom immunisierten Volkskorper zum praventiven Selbst. Impfungen als Biopolitik und soziale Praxis vom Kaiserreich zur Bundesrepublik.
In:
Vierteljahrshefte fur Zeitgeschichte.
Band 61, 2013, S. 34?65,
doi:10.1524/vfzg.2013.0002
.
- ↑
Malte Thießen:
Vorsorge als Ordnung des Sozialen: Impfen in der Bundesrepublik und der DDR.
In:
Zeithistorische Forschungen.
Band 10, 2013, S. 428.
zeithistorische-forschungen.de
- ↑
Der große Impfversuch von Konstantinopel.
istanbulpark.de/ web.archive.org
(
Memento
vom 8. August 2016 im
Internet Archive
)
- ↑
a
b
c
Iris Ritzmann:
Impfung.
Berlin 2005, S. 663.
- ↑
Information zur StIKo Vet.
(
Memento
vom 18. Marz 2012 im
Internet Archive
)
- ↑
Maßiger Umsatz bei Tierarzneimitteln.
In:
Dt. TABl.
60, Nr. 2012, S. 849.
- ↑
Uwe Truyen:
Die Impfung des Hundes
.
(PDF; 534 kB) Uwe Truyen ist Vorsitzender der StIKo Vet.;
- ↑
Leitlinie zur Impfung von Kleintieren.
(PDF) StIko Vet., 1. Januar 2021,
abgerufen am 4. Marz 2021
.
- ↑
STIKO Vet:
Leitlinie zur Impfung von Kleintieren.
(PDF)
- ↑
K. Wiedmann:
Klinische Phase-I Studie zur
neoadjuvanten
immunstimulierenden Therapie des felinen Fibrosarkoms mit Interleukin-2 und Interferon gamma
. Vet.-med. Diss., Munchen 2005, S. 5?7;
uni-muenchen.de
(PDF; 6,9 MB; 7,3 MB)
- ↑
Die aktualisierten Impfleitlinien fur Kleintiere und Pferde.
In:
Dt. TABl.
Band 65, Heft 4, S. 460?461.
- ↑
Die aktualisierten Impfleitlinien fur Kleintiere und Pferde.
In:
Dt. TABl.
Band 65, Heft 4, S. 462.
- ↑
Anne Posthoff:
Impfungen bei Heimtierkaninchen.
In:
Kleintiermedizin.
3/4-2010, S. 107?109.
- ↑
Die aktualisierten Impfleitlinien fur Kleintiere und Pferde.
In:
Dt. TABl.
Band 65, Heft 4, S. 463?464.
- ↑
STIKO Vet:
Impfleitlinien Rinder und kleine Wiederkauer.
(PDF)
- ↑
M. Bastian, M. Holsteg, H. Hanke-Robinson, K. Duchow, K. Cussler:
Bovine Neonatal Pancytopenia: is this alloimmune syndrome caused by vaccine-induced alloreactive antibodies?
In:
Vaccine
.
Band 29, Nummer 32, Juli 2011, S. 5267?5275,
doi:10.1016/j.vaccine.2011.05.012
.
PMID 21605614
.
- ↑
STIKO Vet:
Impfleitlinien Schweine.
(PDF)
- ↑
tierseucheninfo.niedersachsen.de
- ↑
a
b
c
d
e
Anne Vits et al.:
Tierseuchenrechtliche Hinweise zu Impfungen in Klein- und Hobby-Geflugelbestanden
.
(PDF) In:
Lohmann Information.
3/2005, S. 1?2.
Dieser Artikel behandelt ein Gesundheitsthema. Er dient
nicht
der Selbstdiagnose und ersetzt
nicht
eine Diagnose durch einen Arzt. Bitte hierzu den
Hinweis zu Gesundheitsthemen
beachten!