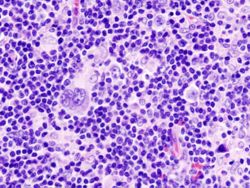
 Klassisen sekasoluisen Hodgkinin lymfooman kasvainta mikroskoopin alla.
Klassisen sekasoluisen Hodgkinin lymfooman kasvainta mikroskoopin alla.
Hodgkinin tauti
tai yleisemmin
Hodgkinin lymfooma
on
imusolmukkeiden
syopatauti
, joka on peraisin itukeskusten
B-lymfosyyteista
.
Thomas Hodgkin
kuvasi kasvaintaudin vuoden 1832 asiakirjassaan.
Hodgkinin
lymfoomaan
sairastuu Suomessa noin 130 henkiloa vuosittain.
Kasvain
koostuu pienesta osuudesta pahanlaatuisia ns. RS-soluja ja suuresta osuudesta reaktiivista
tulehdussolukkoa
. Suurin osa kasvaimista on klassista sidekudoskyhmyista kudostyyppia. Hodgkinin lymfooman syyt ovat suhteellisen tuntemattomat. Tautia ilmenee eniten 15-34-vuotiaana ja yli 60-vuotiaana. Ensioireena havaitaan usein kivuttomia, suuria (yli 2 cm) imusolmukkeita, massaa tai turvotusta kaulalla tai muulla pinnallisella imusolmukealueella. Eloonjaamisosuus on keskimaarin noin 75 % viiden vuoden aikana diagnoosista. Hodgkinin lymfooman diagnoosin vahvistaminen perustuu ennen kaikkea
kuvantamiseen
, koepalan ottoon ja
patologisiin
tutkimuksiin. Hodgkinin lymfooman hoito on paaasiassa
onkologinen
ja siihen kuuluvat
monisolunsalpaajat
ABVD (
doksorubisiini
,
bleomysiini
,
vinblastiini
,
dakarbatsiini
) ja BEACOPP (bleomysiini,
etoposidi
, doksorubisiini,
syklofosfamidi
,
vinkristiini
,
prokarbatsiini
,
prednisoloni
) seka
sadehoito
.
Hodgkinin lymfooman
ilmaantuvuus
on Suomessa noin 130 uutta tapausta (noin 2.5/100 000) vuosittain ja siis noin 12 % kaikista lymfoomista. Ilmaantuvuus on pysynyt varsin samana kymmenia vuosia.
[1]
Hodgkinin lymfooman kasvaimet koostuvat pahanlaatuisista ns. RS-soluista (Reed-Sternberg), hyvanlaatuisista tulehdussoluista, kuten pienista
lymfosyyteista
, epiteloidisista
histiosyyteista
,
granulosyyteista
kuten
eosinofiileista
,
plasmasoluista
ja follikulaarisista
dendriittisoluista
, seka
sidekudoksesta
. Solujen jakautuminen on yleensa diffuusia eli tasaista, joskus kuitenkin nodulaarista eli solmukemaista tai kerasmaista.
[2]
Suurin osa kasvaimesta koostuu hyvanlaatuisista lymfosyyteista ja vain muutama prosentti on syopasoluja
[3]
. Nodulaariset runsaslymfosyyttiset kasvaimet ovat usein jopa muutaman sentin kokoisia
[4]
.
RS-solujen rakenne, kuten niiden koko, lohkotumaisuus,
tumajyvasten
koko ja sijainti,
kromatiinin
varjaytyvyys,
tumakalvon
rakenne,
sytoplasman
maara ja varjaytyvyys seka
solukalvon
pintaproteiinit vaihtelevat
[3]
.
Naiden ominaisuuksien suhteen kasvaimia on havaittu viitta erilaista paatyyppia (Taulukko 1)
[2]
.
Taulukko 1. Hodgkinin lymfooman kudostyypit.
| Kudostyypin nimi
|
Muut erottavat ominaisuudet
|
Esiintyvyys
|
| Klassinen sidekudoskyhmyinen (nodulaari skleroosi)
|
Lakunaariset (ontelomaiset) RS-solut, sidekudosvaliseinat
|
Noin 70 %
|
| Klassinen sekasoluinen
|
Yksittaiset klassiset RS-solut (monilohkoinen tuma ja suuret tumajyvaset)
|
Noin 20-25 %
|
| Nodulaarinen runsaslymfosyyttinen
|
Ns. popcorn-tyyppiset CD20-positiiviset RS-solut
|
Noin 5-10 %
|
| Klassinen runsaslymfosyyttinen
|
Manttelivyohykesoluista koostuvat nodukset (keraset)
|
Alle 5 %
|
| Klassinen vahalymfosyyttinen
|
Runsaasti klassisia RS-soluja (monilohkoinen tuma ja suuret tumajyvaset), niukkasoluinen tasaisesti jakautunut (diffuusi) sidekudos
|
Alle 1 %
|
 Lymfaattinen jarjestelma.
Lymfaattinen jarjestelma.
Nodulaarinen runsaslymfosyyttinen Hodgkinin lymfooma ilmaantuu yleisimmin kainalon imusolmukkeissa ja sidekudoskyhmyinen
mediastinumissa
(
kateenkorvassa
tai imusolmukkeissa). Sekasoluiset ja vahalymfosyyttiset muodot ovat havaittaessa useammin jo levinneet laajalle, kun taas runsaslymfosyyttinen sijaitsee yleensa paikallisesti aareisimusolmukkeissa.
[4]
[5]
[6]
[7]
[8]
Nodulaariset runsaslymfosyyttiset kasvaimet jakautuvat ja liikkuvat muita muotoja hitaammin. Kasvain voi nain uusiutua 10-20 vuodenkin kuluttua. Hodgkinin lymfoomien leviamistie kulkee imuteita pitkin
pernan
ja lopulta veritien kautta
luuytimeen
,
maksaan
ja muihin lymfaattisen jarjestelman ulkoisiin elimiin
[2]
.
Hodgkinin lymfooman syyt ovat varsin tuntemattomat. Joistakin syista tautia ilmenee eniten 15-34-vuotiaana ja yli 60-vuotiaana.
[2]
Ikajakauma vaihtelee hieman kudostyyppien mukaan. Korkea
elintaso
ja pieni perhekoko lisaavat riskia. Pieni osa (noin 5 %) taudeista ilmaantuu selvasti perheittain.
[1]
EBV
-infektio,
HIV
-infektio ja
AIDS
seka immuunivajaus yleisesti lisaavat myos riskia
[2]
.
Syopasolut (RS-solut, Reed-Sternbergin solut) ovat peraisin imusolmukkeen itukeskuksen
B-lymfosyyteista
[2]
. Nodulaarisissa lymfosyyttivaltaisissa ja sidekudoskyhmyisissa kasvaimissa nahdaan klonaalista immunoglobuliinigeenin uudelleenjarjestymaa. Nodulaariseen lymfosyyttivaltaiseen muotoon liittyy myos kasvainta muistuttavia hyvanlaatuisia reaktiivisia imusolmukesuurentumia seka ennen, jalkeen etta varsinaisen taudin aikana
[1]
.
Monet Hodgkinin lymfoomaan sairastuneista ovat pitkaan oireettomia. Ensioireena havaitaan usein suuria (yli 2 cm) imusolmukkeita, massaa tai turvotusta kaulalla tai muulla pinnallisella
imusolmukealueella
. Kasvaimet ovat tunnusteltaessakin kivuttomia.
[2]
Kasvainten painevaikutus ymparoiviin rakenteisiin voi aiheuttaa ainakin
valikarsinassa
eli mediastinumissa
rintalastan
takaista paineentunnetta, kuivaa
yskaa
ja
hengenahdistusta
.
Alkoholi
voi lisata kipua kasvaimen alueella. Yleisoireena esiintyy ihon
kutinaa
, epaselvaa
kuumetta
(yli 38 astetta), selittamatonta painonlaskua (yli 10 % 6 kuukauden aikana) ja
yohikoilua
[2]
[1]
.
Monisolunsalpaajahoidoilla (ks.
Hoito
) kuolleisuus on keskimaarin noin 25 % viiden vuoden aikana diagnoosista, mutta ennuste vaihtelee huomattavasti potilaan, taudin ja toimenpiteiden mukaan. Esimerkiksi paikallista tautia sairastavilla, erityisesti hoitoja paremmin kestavilla nuorilla, saman aikavalin kuolleisuus on alle 10 %. Jos kudostyyppi on sidekudoskyhmyinen, 10-vuoden kuolleisuus on keskimaarin noin 20 %
[5]
. Klassisen vahalymfosyyttisen (eli syopasoluvaltaisen) Hodgkinin lymfooman elinajan ennuste on muita kudostyyppeja heikompi. Primaaritaudin 10-vuoden uusiutumisriski on noin 10-40 % luokkaa ja uusiutuneen Hodgkinin lymfooman 5-vuoden kuolleisuus on keskimaarin noin 50 %.
[2]
Lymfoomaepaily heraa usein
perusterveydenhuollossa
, josta potilas lahetetaan epailyttavien kaulanalueen kyhmyjen jatkotutkimuksiin
korva-, nena- ja kurkkutautien
erikoislaakarille. Syopaepailyt lapsilla lahetetaan paivystyksellisesti
lastentautien
poliklinikalle
[9]
. Diagnoosin varmistuttua potilas ohjataan
onkologian
tai
lastenonkologian
erikoisalalle hoitojen kaynnistamista varten.
Erityisesti lapsilla epaily heraa, kun imusolmukealueen kyhmy on suuri (yli 2 cm),
soliskuopassa
tai muussa epatavallisessa paikassa, on toispuolinen, kivuton, ilmaantunut vahitellen tai kestanyt yli kuukauden
[9]
. Yli 40-vuotiailla kaikkia kaulan kyhmyja epaillaan ensin pahanlaatuiseksi
[10]
.
Hodgkinin lymfooma voi muistuttaa hyvanlaatuisia imusolmukesuurentumia ja
kystia
,
infektioita
, muita lymfoomia ja muita
syopatauteja
, joten
erotusdiagnostiikassa
tarvitaan myos naiden tilojen tuntemista, pois sulkemista tai vahvistamista. Hodgkinin lymfooman diagnoosin vahvistaminen perustuu ennen kaikkea
kuvantamiseen
, koepalan ottoon ja
patologisiin
tutkimuksiin.
[2]
Taudin levinneisyys kuvataan tiiviisti ns.
Ann Arbor -luokituksella
(Taulukko 2; vrt.
TNM
- ja
stage
-luokat). Taman jalkeen lasketaan, onko rajoittuneella taudilla riskitekijoita ja millainen ennuste edenneella taudilla on (IPS-luokka)
[2]
.
Taulukko 2. Ann Arbor -levinneisyysluokitus.
| Arvo
|
Kriteerit
|
| Aste I
|
Yksi imusolmukealue tai ekstralymfaattinen paikka
|
| Aste II
|
Monta imusolmukealuetta samalla puolella palleaa tai ekstralymfaattisessa paikassa
|
| Aste III
|
Monta imusolmukealuetta eri puolilla palleaa
|
| Aste IV
|
Leviaminen hajanaisesti ekstranodaaliseen elimeen tai laajasti elimistoon
|
| 0+
|
Syopaa sisaltavien imusolmukkeiden maara
|
| A
|
Ei yleisoireita (B-oireita)
|
| B
|
Yohikoilu tai epaselva kuume (yli 38 astetta) tai selittamaton painonlasku (yli 10 % 6 kuukauden aikana)
|
| Tuumorimassa / Bulk-tuumori
|
Suuri imusolmukemassa (yli 5 cm) tai levea mediastinum (yli 33 % rintakehasta) tai suuri tuumorivarjo (yli 10 cm)
|
Asteita I-II kutsutaan
rajoittuneeksi
ja asteita III-IV
edenneeksi
taudiksi.
Rajoittuneen taudin riskitekijoihin
kuuluvat vahalymfosyyttinen kudostyyppi, B-oireet, yli kaksi imusolmukealuetta, bulk-tuumori, suurentunut perna ja hypersedimentaatio.
Edenneen taudin IPS-luokka
taas saadaan laskemalla, kuinka moni seuraavista ehdoista tayttyy: Ann Arbor -aste IV, sukupuoli mies, ika yli 45 vuotta, leukosyytit yli 15 E9/l, lymfosyytit alle 0.6E9/l tai alle 8 %, albumiini alle 40 g/l ja
hemoglobiini
alle 105 g/l.
[2]
Esimerkiksi Ann Arbor III
3
B Bulky-tyyppinen IPS 2-luokan tauti tarkoittaa, etta lymfoomaa on eri puolilla palleaa kolmella imusolmukealueella, potilaalla on yleisoireita, suuri tuumorimassa ja kaksi seitsemasta IPS-ennustetekijasta.
Lymfooman levinneisyydesta kertovat jonkin verran
verenkuva
,
lasko
,
ALAT
,
AFOS
ja
albumiini
. Edenneen taudin ennusteesta kertovat myos lymfosyytit ja albumiini (IPS-luokitus).
[2]
Muutoin
kemiallisen laboratoriodiagnostiikan
rooli on Hodgkinin lymfoomassa pieni.
Hodgkinin lymfooman levinneisyyden selvittamiseksi keuhkojen
rontgenkuvaus
ja kokovartalon
tietokonetomografia
(TT) ovat yleensa ensisijaisia menetelmia. TT:n ollessa negatiivinen rinta- ja
vatsaonteloa
voi kuvantaa tarvittaessa lisaksi
magneettitutkimuksella
(MRI) ja vatsaontelosta ainakin pernaa ja maksaa kaikukuvauksella. Kaikukuvauksella voi saada lisatietoa pinnallisilta imusolmukealueilta. Erityisesti hoitovasteen arvioinnissa kaytetaan
PET-TT
-kuvausta, joka on
metabolisen
informaation ansiosta pelkkaa TT-kuvaa herkempi.
[2]
Kasvaimen kudosnaytteen patologisessa tutkimuksessa Hodgkinin lymfooma voidaan varmimmin erottaa
non-Hodgkin-lymfoomista
ja muista usein hyvanlaatuisista reaktiivisista imusolmukemuutoksista. Samalla maaritetaan Hodgkinin lymfooman kudosalatyyppi
WHO
:n lymfoomaluokituksen mukaan.
Non-Hodgkin-lymfoomista kasvain erotetaan hyvanlaatuisten lymfaattisten solujen osuuden perusteella. Hodgkinin lymfoomassa vain muutama prosentti soluista on isoja pahanlaatuisia syopasoluja. Nodulaarinen runsaslymfosyyttinen Hodgkinin lymfooma (NLPHL) taas eroaa klassisista muodoista eniten siten, etta NLPHL:ssa
neoplastiset
soluilla on kalvollaan CD20-molekyylia, mutta ei CD30-molekyylia. Tama voidaan mitata
vasta-aineiden
avulla (
immunohistokemia
).
[3]
NLPHL voidaan erottaa
T-solu
- ja histiosyyttivaltaisesta
B-solulymfoomasta
nodulaarisuuden perusteella, vaikka taudit ovatkin hyvin samankaltaisia
[4]
.
Luuydinnayte tutkitaan vahintaan levinneisyyden ollessa luokkaa Ann Arbor IIB-IV
[2]
.
Hodgkinin lymfooman hoito suunnitellaan systemaattisesti kudosrakenteen (klassinen vahalymfosyyttinen, klassinen muu vai nodulaarinen runsaslymfosyyttinen), Ann Arbor -asteen (I-IV), rajoittuneen taudin riskitekijoiden (+/-) seka edenneen taudin IPS-luokan (0-7, engl. International Prognostic Score) mukaan. Hoidon valinnan paaperiaatteet ovat seuraavat
[2]
:
- Vain seka nodulaariset runsaslymfosyyttiset, rajoittuneet, riskitekijattomat etta B-oireettomat taudit voidaan hoitaa pelkalla sadehoidolla, muuten kaytetaan aina ABVD-laakeyhdistelmaa ennusteen mukaan suurenevin kuurimaarin.
- Edenneissa tai klassisissa vahalymfosyyttisissa taudeissa ei kayteta sadehoitoa, muuten kemoterapiaan yhdistetaan sadehoito.
- Edenneissa IPS yli 2 tilanteissa lisataan mukaan BEACOPP-laakeyhdistelma tavanomaisella tai intensiivisella annostuksella.
- Kemoterapian jaannostuumorit hoidetaan taydentavalla sadehoidolla.
- Uusiutuneet Hodgkinin lymfoomat hoidetaan kantasolu- tai luuydinsiirrolla.
- Toistuva uusiutuminen hoidetaan brentuksimabi-vedotiinilla (CD-30-vasta-aine)
[1]
- Oirelievitysta tavoittelevassa hoidossa kaytetaan sadehoitoa, vanhoja sytostaattiyhdistelmia, steroideja ja vasta-aineita.
Laakehoidon jalkeen hoitovaste arvioidaan PET-TT-kuvauksella. Jos tassa nahdaan jaannoskasvainta, otetaan kasvaimesta uusi koepala sen pahanlaatuisuuden vahvistamiseksi. Jos missaan ei nahda metabolista aktiivisuutta, sanotaan taudin olevan metabolisessa
remissiossa
? taudin uusiutuminen on talloin harvinaista. Huomattavaa on, etta hoidon jalkeen esiintyy hyvanlaatuista
makrofagivaltaista
leukosyyttireaktiota
ja kasvaimen sidekudos voi havita hitaasti. Nama vaikeuttavat hoitovasteen ja jaannostaudin arviointia seurannassa.
[1]
Hoidon jalkeisiin seurantatutkimuksiin syovan uusiutumisen ja hoidon myohaishaittojen havaitsemiseksi voivat kuulua tilanteesta riippuen verenkuva, lasko,
TSH
, keuhkojen rontgenkuvaus,
mammografia
,
spirometria
,
EKG
ja sydamen
kaikukuvaus
.
[2]
Hodgkinin lymfooman laakevaihtoehtoihin kuuluvat moni
solunsalpaajat
ABVD (doksorubisiini, bleomysiini, vinblastiini, dakarbatsiini) ja BEACOPP (bleomysiini, etoposidi, doksorubisiini, syklofosfamidi, vinkristiini, prokarbatsiini, prednisoloni). Lisaksi tutkimuksen alla on ollut ns. Stanford V-hoito: vinblastiini, doksorubisiini, vinkristiini, bleomysiini, klorambusiili, etoposidi, prednisoloni
[1]
. Toistaiseksi ABVD-yhdistelma nayttaytyy vertailuissa teholtaan ja siedettavyydeltaan parhaimpana. ABVD-monisolunsalpaajaa annetaan 2-8 kuuria
sadehoidon
, taudin ennusteen ja hoitovasteen mukaan.
[2]
Solunsalpaajahoito aiheuttaa lyhyella viiveella luuydinlamaa ja
sytopenioita
, mutta Hodgkinin lymfoomassa suhteellisen vahan naiden aiheuttamia vaikeita infektioita, kuten
neutropeenista infektiota
. Bleomysiini voi aiheuttaa vaikeankin keuhkovaurion. Solunsalpaajien myohaishaittavaikutuksiin kuuluu kiinteat syovat,
keuhkosyopa
,
non-Hodgkin-lymfooma
,
verisyovat
,
hedelmattomyys
,
kardiomyopatia
,
impotenssi
ja kateenkorvan hyperplasia kaytetyista solunsalpaajista ja annoksista riippuen
[2]
.
Hogdkinin lymfooman hoidossa kaytetaan kasvainalueille kohdennettua, ns. involved field -sadehoitoa. Sadehoito-ohjelma suunnitellaan jokaiselle potilaalle simulaattori-TT-kuvauksen avulla siten, etta hoidossa kaytettava vahvin rontgentaajuuksisen
sahkomagneettisen kentan
osa rajautuisi mahdollisimman tarkasti kasvaimen alueelle.
[2]
Sadehoidon haittavaikutuksiin kuuluu
rintasyopa
, keuhkosyopa,
keuhkofibroosi
,
sydantaudit
, infektiot, suun kuivuminen ja
kilpirauhasen vajaatoiminta
kaytetyn kentan sijainneista, voimakkuuksista ja hoitokerroista riippuen
[2]
.
Uusiutuneet Hodgkinin lymfoomat hoidetaan yleensa suoraan
kantasolusiirrolla
tai
luuydinsiirrolla
.
Immuunijarjestelma
pyritaan ensin tuhoamaan taysin pieniannoksisilla BEAM-deksametasoni- tai ICE-kuureilla ja suuriannoksisilla BVC- tai BEAM-kuureilla. Taman jalkeen joko potilaan omaa (autologinen) tai luovuttajan (allogeeninen) tervetta kudosta siirretaan takaisin potilaaseen tuhoutuneen terveen kudoksen korvaamiseksi.
[2]
- ↑
a
b
c
d
e
f
g
Sirkku Jyrkkio ja Marja-Liisa Karjalainen-Lindsberg (2015). Hodgkinin lymfooma. Veritaudit. Kustannus Duodecim Oy.
- ↑
a
b
c
d
e
f
g
h
i
j
k
l
m
n
o
p
q
r
s
t
u
v
Taina Turpeenniemi-Hujanen ja Sirkku Jyrkkio (2013). Hodgkinin lymfooma. Syopataudit. Kustannus Oy Duodecim.
- ↑
a
b
c
Kaarle Franssila ja Marja-Liisa Karjalainen-Lindsberg (2012). Hodgkinin lymfooma. Patologia. Kustannus Oy Duodecim.
- ↑
a
b
c
Kaarle Franssila ja Marja-Liisa Karjalainen-Lindsberg. Nodulaarinen lymfosyyttivaltainen Hodgkinin lymfooma. Patologia. Kustannus Oy Duodecim.
- ↑
a
b
Kaarle Franssila ja Marja-Liisa Karjalainen-Lindsberg. Sidekudoskyhmyinen Hodgkinin lymfooma. Patologia. Kustannus Oy Duodecim.
- ↑
Kaarle Franssila ja Marja-Liisa Karjalainen-Lindsberg. Sekasoluien Hodgkinin lymfooma. Patologia. Kustannus Oy Duodecim.
- ↑
Kaarle Franssila ja Marja-Liisa Karjalainen-Lindsberg. Runsaslymfosyyttinen klassinen Hodgkinin lymfooma. Patologia. Kustannus Oy Duodecim.
- ↑
Kaarle Franssila ja Marja-Liisa Karjalainen-Lindsberg. Vahalymfosyyttinen Hodgkinin lymfooma. Patologia. Kustannus Oy Duodecim.
- ↑
a
b
Merja Helmminen. Lapsen suurentuneet imusolmukkeet ja muut kaulapatit. Laakarin kasikirja. Kustannus Oy Duodecim.
- ↑
Timo Atula. Kyhmy kaulalla. Laakarin kasikirja. Kustannus Oy Duodecim.